Что такое змеиные глаза и как это лечат у людей
Колобома радужки или зрачок неправильной формы считаются врожденной аномалией. В народе этот дефект прозвали «змеиным глазом», поскольку из круглого и привычного зрачок превращается в вытянутый по вертикали. В эксклюзивном интервью 5-tv.ru главный врач клиники SMILE EYES, доктор медицинских наук, офтальмолог Татьяна Шилова рассказала, чем опасно это для человека и как избавиться от «змеиного» взора.
В пределах нормы?По статистике, врожденная колобома встречается достаточно редко. Это — генетическая особенность, которую в равной степени наследуют и мужчины, и женщины. Эксперт отметила, что «змеиные глаза» необязательно бывают исключительно вытянутыми. Зрачок порой может быть узким сверху и расширяться книзу — так он более напоминает замочную скважину или грушу. Впрочем, бывают и другие формы.
При наличии патологии солнечного света на хрусталик и во внутриглазные среды попадает гораздо больше, чем нужно.
Зачастую при наличии этого дефекта у пациента диагностируют также неправильное развитие хрусталика, сосудистой оболочки глаза и зрительного нерва. Говоря иначе, при формировании плода внутри матери на глаза банально не хватает «строительного материала», вследствие чего и возникают лишние «дыры».
Если колобома сопровождается и другими заболеваниями глаз, пациент рискует в раннем возрасте потерять зрение совсем. Если же дефект имеется только на радужной оболочке — устранять его не нужно.
Колобома приобретеннаяТатьяна Шилова заметила, что колобомы действительно бывают приобретенными. Например, вследствие травматизации глаза. В таком случае вмешательство врачей просто необходимо, чтобы человек не лишился зрения.
«Мы имеем возможность хирургического лечения и замещения недостающей части радужной оболочки с помощью искусственной радужки. Это совмещается с хирургией хрусталика, потому что любая травма радужки находится рядом с хрусталиком, сопровождается его повреждением. Как правило, меняя хрусталик, мы добавляем какаю-то часть радужной оболочки или выполняем ее пластику. В этом случае зрачок приобретает более правильную форму», — заключила врач-офтальмолог.
Это совмещается с хирургией хрусталика, потому что любая травма радужки находится рядом с хрусталиком, сопровождается его повреждением. Как правило, меняя хрусталик, мы добавляем какаю-то часть радужной оболочки или выполняем ее пластику. В этом случае зрачок приобретает более правильную форму», — заключила врач-офтальмолог.
Ранее 5-tv.ru рассказал, к каким болезням глаз приводит ношение неправильных солнцезащитных очков.
Колобома глаза у кошек и собак – симптомы и лечение
Этот термин подразумевает отсутствие оболочки глаза или ресничного тела у животного. Также может деформироваться нижнее или верхнее веко. Чаще всего колобома имеет врожденный характер, редко – приобретенный.
- Врожденный тип заболевания возникает при наличии негативных факторов, которые влияют на процесс внутриутробного развития.
 При такой форме заболевание сохраняется свойство зрачка сокращаться.
При такой форме заболевание сохраняется свойство зрачка сокращаться. - Приобретенный тип развивается при травмах глазного яблока, в следствии отмирания тканей глаза.
Если вы обнаружили первые симптомы данной патологии – не откладывайте и записывайтесь на прием в нашу клинику «ВЕТМИР».
безупречной
работы
ветеринарных
наук в штате
провели наши
ветеринарные специалисты
мы оказываем
ветеринарную помощь
О вашем питомце позаботятся:
Зуев Дмитрий Вячеславович
ветеринарный врач со стажем работы в области болезней мелких домашних животных более 14 лет.Зверев Александр Владимирович
Ветеринарный врач-онколог.
Более подробную информацию о лечении вы можете получить по телефонам 8 (495) 395 04 46 и 8 (499) 579 81 81 или проконсультироваться у наших врачей, записавшись на прием.
Кто чаще всего болеет?
Наиболее подверженными к данному заболеванию являются собаки. У них колобома встречается гораздо чаще, нежели у котов. В зоне риска – австралийские овчарки и басенджи.
Так как часто болезнь имеет генетическую природу, больные животные не могут участвовать в разведении. Если вы приобретаете щенка вышеуказанных пород, рекомендуем попросить первоначального владельца предоставить сертификат, который содержит информацию об обследовании глаз родителей животного.
Так как у молодых особей радужка преимущественно имеет светлый цвет, выявить колобому на ранних стадиях гораздо проще.
Колобома радужки
Данный термин в переводе с греческого языка означает «сокращение, укорочение». Колобома радужки – такой дефект глаза животного, при котором часть радужки сильно истончается или полностью отсутствует.
Визуально данное явление представляет собой отверстие в радужной оболочке, которое чаще всего располагается под зрачком. Отверстие имеет грушевидную форму и неровные края. Так как через данные отверстия в глаз может попадать избыток света, животное часто жмурится и прикрывает глаза.
Так как через данные отверстия в глаз может попадать избыток света, животное часто жмурится и прикрывает глаза.
Патология хотя и является весьма распространенной, но она не влияет на остроту зрения и не вызывает осложнений.
Колобома век
Так называют патологию, при которой у животного отсутствует часть века с ресницами. В большинстве случаев колобома век является врожденной аномалией, которая передается по наследству. Она может сопутствовать другим патологиям органов зрения:
- микрофтальмии;
- отсутствию слезных желез;
- сухому кератоконъюктивиту;
- катаракте;
- дисплазии сетчатки.
При осмотре данный дефект сложно не заметить: у новорожденного щенка или котенка вместо век с ресницами находится полоска кожи. Как правило, явление встречается на двух глазах одновременно.
Лечение и рекомендации
Первым шагом на пути к лечению питомца является тщательный осмотр специалиста. Ветеринар-офтальмолог проводит специальное тестирование и только затем ставит диагноз.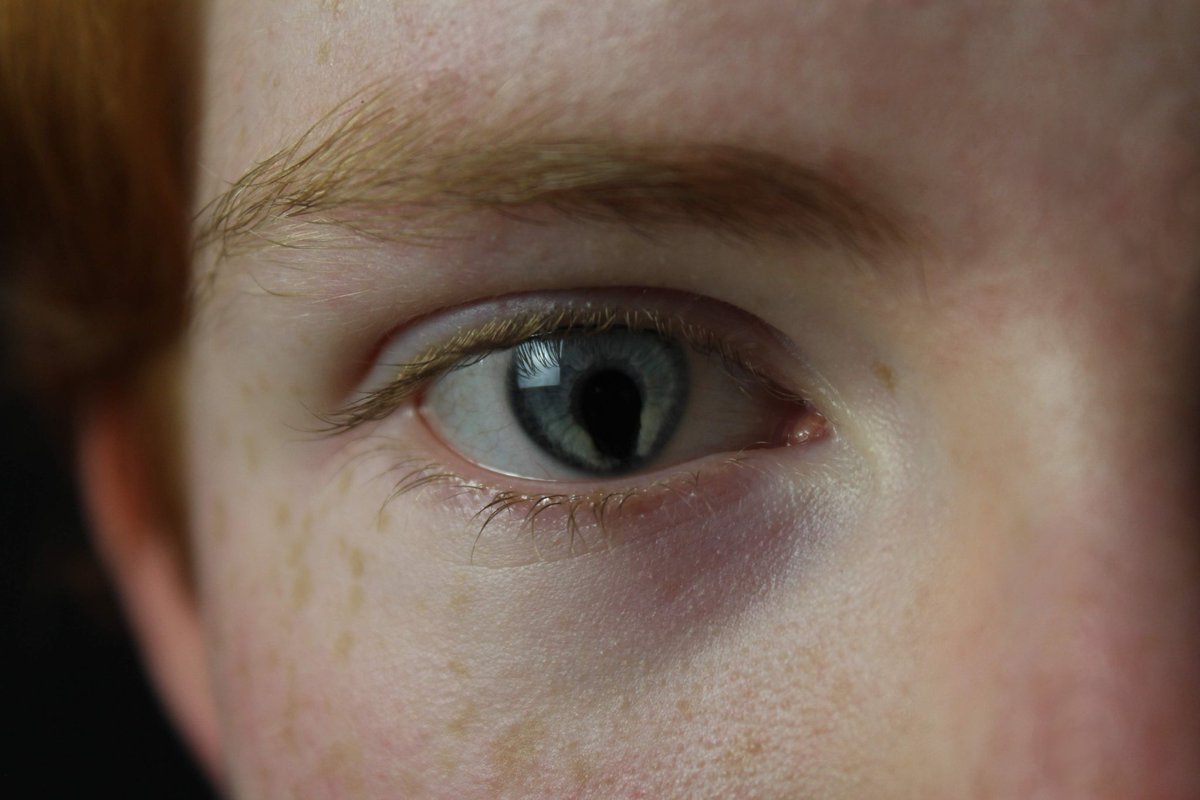 Колобома у кошек и собак не всегда требует лечения, это зависит от степени развития заболевания.
Колобома у кошек и собак не всегда требует лечения, это зависит от степени развития заболевания.
- Если возникает раздражение глаза – необходимо применять мази, содержащей антибиотики. Они защищают роговицу от попадания инфекции и избыточного трения. Если при этом глаз раздражается из-за аномально расположенных век – их рекомендуется удалить.
- Более серьезные дефекты устраняются оперативным методом. Это позволяет уменьшить глазную щель и восстановить функциональность ресниц. Существует несколько методик хирургического вмешательства, которые зависят от характера болезни и степени ее выраженности.
- Если при колобоме возникло поражение хрусталика – единственным методом лечения является его удаление или замена на искусственную линзу.
- При колобоме век возможны пластические операции в один или несколько этапов.
Также вас может заинтересовать
Врожденные колобомы радужки (обзор литературы) Текст научной статьи по специальности «Клиническая медицина»
обзоры литературы
УДК 617.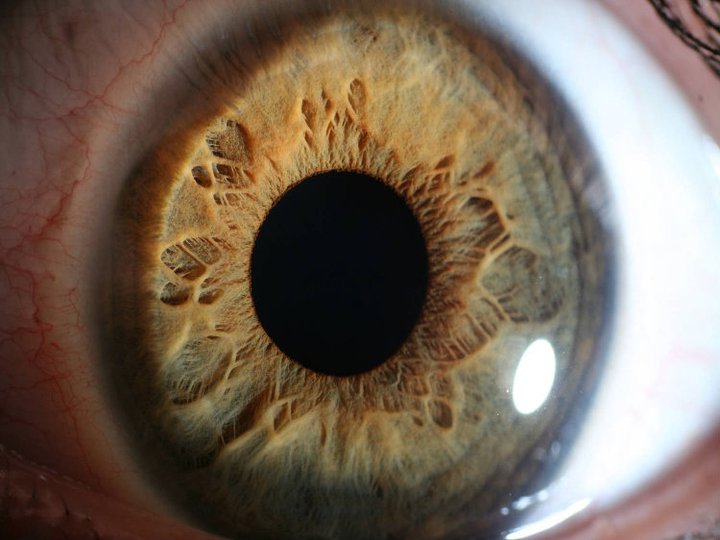 7-007
7-007
С.В. Сташкевич , М.А. Шантурова
врожденные коловомы радужки (обзор ЛИТЕРАТУРЫ)
Иркутский филиал ФГУ «МНТК «Микрохирургия глаза» им. академика С.Н. ФедороваРосмедтехнологии», Иркутск
Представлен обзор литературы, в котором приведены данные об этиологии, патогенезе врожденной колобомы радужки. Дана подробная, характеристика сопутствующих изменений органа зрения и клинико-морфологическая, классификация данной патологии, позволяющая, более объективно планировать объем, и. характер хирургического вмешательства, а также прогнозировать возможный функциональный, результат, операции у данной категории пациентов.
Ключевые слова: врожденная колобома радужки
CONGENiTAL iRIS COLOBOMA
, M. A. Shanturova
A. Shanturova
S.V. Stashkevich
Irkutsk Branch of S. Fyodorov Eye Microsurgery Federal State Institution, Irkutsk, Russia
Literature review with the etiological and pathogenetic data of congenita! iris coloboma is presented. Detailed, characteristics of ocular combined, changes and clinical and. morphologic characteristics of this pathology are given. They allow to plan impartially the extent and style of surgical procedure as well as to predict possible functional outcome of surgery in these patients.
Key words: congenital iris coloboma
В переводе с греческого «ко1оЬота» означает «недостающая часть» [7]. Термин «колобома», который ввел Walther1 [16] в 1821 г., означает состояние, при котором часть структуры глазного яблока отсутствует.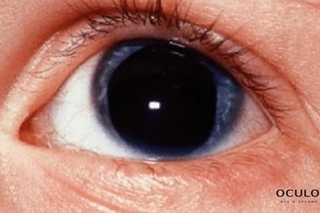
Для понятия механизмов появления врожденных аномалий этой категории важно отметить, что первые зачатки глаза появляются на второй неделе развития зародыша человека, когда образуется первичный глазной пузырь. К концу 4-й недели он превращается в глазной бокал (по прежней терминологии — вторичный глазной пузырь), в нижней части которого имеется щель, через которую в бокал входит мезодерма. Края щели растут навстречу друг другу, и к концу первого — началу второго месяца (4 — 5 неделя гестации) происходит закрытие эмбриональной щели сначала на середине своего протяжения, затем у дистального и, наконец, у проксимального конца. Радужка начинает развиваться значительно позже — на 4 месяце внутриутробного развития, поэтому неполноценность ее развития обусловлена аномальным закрытием эмбриональной щели [1, 4, 5, 8, 11, 18, 22].
Таким образом, основное количество врожденных дефектов сосудистой оболочки глаза обнаруживается в проекции зародышевой щели и происходит из-за нарушения механизмов ее за-
1 Цитируется по Duke-Elder (1964).
крытия. Они могут быть полными, вовлекающими все структуры, связанные с эмбриональной щелью, или частичными, когда дефект менее обширный. Следовательно, термин «колобома» включает целую серию аномалий, начиная от полного дефекта, захватывающего диск зрительного нерва, сетчатку, собственно сосудистую оболочку, цилиарное тело и даже хрусталик, заканчивая маленькой бороздкой на зрачковом крае, легкой гипоплазией мезодермы радужки, линейным участком аномальной пигментации на глазном дне или более выраженной экскавацией диска зрительного нерва [11, 16, 27].
Колобома радужки является довольно известным дефектом, встречающимся по данным МоПепЬасЫ [16], О.Г. Строевой [11] с частотой 1 : 6000 индивидуумов, а по данным Е. Вегтер, МХ. Martinez-Frias [15] с частотой 4,89 на 100 000 новорожденных.
Наследственная природа типичной колобомы была определена давно, и задолго до эры офтальмоскопии была отмечена трансмиссия дефектов радужки.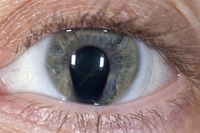 В литературе приведено значительное количество случаев наследования, когда в одном или нескольких поколениях отмечены различные типы колобом, а также случаи аниридии и различные формы гипоплазии радужки [17, 19, 20, 21].
В литературе приведено значительное количество случаев наследования, когда в одном или нескольких поколениях отмечены различные типы колобом, а также случаи аниридии и различные формы гипоплазии радужки [17, 19, 20, 21].
Доказано, что колобома радужки генетически детерминирована и обычно передается по наследству как аутосомно-доминантный признак. Однако
Т. Аксенфельд [1] отмечал: «что количество положительных экспериментальных данных специально для колобомы чересчур мало для того, чтобы исключить возможность наступления случайных спонтанных уродств».
Установлено, что многие наследственные заболевания связаны не с одним конкретным геном, а с несколькими генами, в то же время различные мутации в одном гене могут приводить к формированию различных патологических фенотипов глаза. Однако патогенез многих наследственных заболеваний и первичный биохимический дефект неизвестны.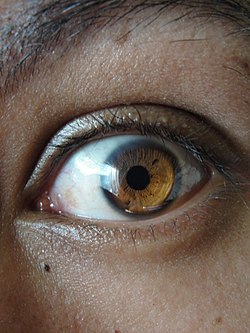 Так высказывалось предположение о неправильном аутосомно-доминантном механизме наследственности при врожденной колобоме радужки, хотя известны и другие способы трансмиссии. Как и у животных, трансмиссия у человека имеет нестойкое доминирование, ген значительно варьирует по пенетрантности, таким образом, что иногда пропускается одно или несколько поколений, и в некоторых поколениях возникают различные степени колобомы. В настоящее время доказано, что разнообразие клинически выраженных, стертых и переходных форм наследственной глазной патологии обусловлено вариабельностью мутаций, действием различных генов (доминантных, рецессивных, сцепленных с Х-хромосомой), а также может зависеть от паратипических условий, влияния остального генотипа и факторов внешней среды [13]. Таким образом, колобому радужки можно рассматривать как полиэтиологическую непрогрессирующую врожденную аномалию.
Так высказывалось предположение о неправильном аутосомно-доминантном механизме наследственности при врожденной колобоме радужки, хотя известны и другие способы трансмиссии. Как и у животных, трансмиссия у человека имеет нестойкое доминирование, ген значительно варьирует по пенетрантности, таким образом, что иногда пропускается одно или несколько поколений, и в некоторых поколениях возникают различные степени колобомы. В настоящее время доказано, что разнообразие клинически выраженных, стертых и переходных форм наследственной глазной патологии обусловлено вариабельностью мутаций, действием различных генов (доминантных, рецессивных, сцепленных с Х-хромосомой), а также может зависеть от паратипических условий, влияния остального генотипа и факторов внешней среды [13]. Таким образом, колобому радужки можно рассматривать как полиэтиологическую непрогрессирующую врожденную аномалию.
Среди возможных этиологических факторов рассматривались предположения о неблагоприятном влиянии факторов окружающей среды на возникновение колобомы, к которым относили алкоголь, сифилис, туберкулез, диабет, краснуху, резус несовместимость [1, 16]. Также приводились данные о возможном влиянии стресса, тяжелых простудных заболеваний матери и приеме токсических препаратов в первые два месяца беременности [3, 9]. M. Atasu et al. [14] на примере изучения родословной большой семьи с часто встречающейся колобомой радужки показали влияние единокровных браков на возникновение врожденных аномалий глазного яблока.
Также приводились данные о возможном влиянии стресса, тяжелых простудных заболеваний матери и приеме токсических препаратов в первые два месяца беременности [3, 9]. M. Atasu et al. [14] на примере изучения родословной большой семьи с часто встречающейся колобомой радужки показали влияние единокровных браков на возникновение врожденных аномалий глазного яблока.
Т. Аксенфельд ([1] утверждал, что колобома радужки чаще односторонняя, чем двусторонняя. Это же утверждение поддерживал В.П. Одинцов [6]. В то же время Duke-Elder [16] считал, что колобома радужки также часто бывает односторонней как и двусторонней и одинаково поражает людей обоего пола. Исследования же Mollenbach3 [16] говорят о том, что две трети случаев — это случаи двусторонней колобомы. С ним согласуются и данные Clarke2 [16], который говорил о том, что в 60 % случаев это заболевание двустороннее. H. Ozeki et al. [24] подтверждают эти данные и утверждают, что типичная колобома радужки чаще бывает двусторонней и не имеет больших различий по половому признаку.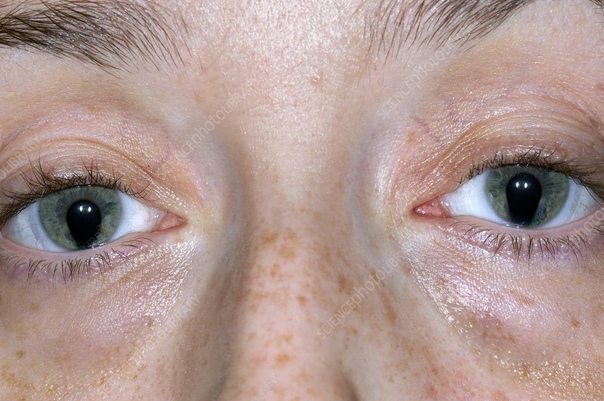
2 Цитируется по Duke-Elder (1964).
Типичная колобома всегда направлена книзу или книзу кнутри. Форма и размеры колобомы могут быть различны, что связано с особенностями отклонения в заращении зародышевой щели: она может быть просто узкой трещиной, обычно треугольной или грушевидной формы с широким основанием у зрачкового края; стороны ее могут быть параллельными; или, реже они могут расходиться к периферии, тогда в некоторых случаях колобома может распространяться на четверть или половину окружности глаза — состояние близкое к аниридии [1, 12, 16]. Наиболее часто встречающаяся разновидность колобомы — в форме дуги. Места перехода в край зрачка закруглены. Иногда ткань радужки может быть сохранена в виде узкой полоски у корня. Ввиду отсутствия в проекции колобомы ткани радужки, зрачок приобретает форму груши, обращенной верхушкой книзу. Таким образом, считается, что грушевидная форма — это наиболее часто встречающаяся разновидность колобом [1—5, 9, 12, 16, 24].
В радужке, не считая колобомы, сохраняется нормальный рельеф архитектуры мезодермальных слоев. Сфинктер радужки с круглой части зрачка переходит на край дефекта, охватывая в виде серпа не только зрачок, но и колобому. Таким образом, при освещении диафрагмальные функции сохраняются и в колобоматозно — измененном сегменте радужки. Это является дифференциальным признаком, отличающим врожденную колобому от приобретенной (травматической, послеоперационной) [3, 5, 6, 16].
Duke-Elder [16] предложил разделять врожденные колобомы радужки на тотальные и частичные (в зависимости от размера колобомы) и полные и неполные (в зависимости от глубины поражения ткани радужки).
Когда колобома охватывает весь сектор радужки до цилиарного тела, она носит название «тотальной», если нет, — это «частичная» колобома. Частичная колобома может быть трех видов:
1) самой легкой степенью колобомы является «колобома — углубление», или так называемая нижняя борозда Штрейфа (Streiff). Это относительно частый дефект в виде выемки или очень мелкого углубления на зрачковом крае. Часто этот дефект визуализируется только при очень косом направлении света. Vogh3 [16] считал, что колобомы такого рода присутствуют в 20 % нормальных глаз;
Это относительно частый дефект в виде выемки или очень мелкого углубления на зрачковом крае. Часто этот дефект визуализируется только при очень косом направлении света. Vogh3 [16] считал, что колобомы такого рода присутствуют в 20 % нормальных глаз;
2) псевдополикория или центральное отверстие в середине радужки (в отличие от истинной поликории, когда присутствует второй зрачок с независимой подвижностью и наличием отдельного сфинктера). Данная патология может встречаться в сочетании с полной колобомой радужки в том же или другом глазу;
3) иридодиастаз — колобоматозный дефект, поражающий периферический край радужки (цилиарный пояс) и оставляющий нетронутым зрачковый край. По внешнему виду напоминает иридодиализ. Дефект обычно маленький; он может быть круглым, щелеобразным или треугольным. С
другой стороны, могут быть и множественные отверстия, и они могут занимать большую площадь, чем оставшаяся ткань радужки. Края дефекта обычно правильные, четко очерченные. В ткани радужки отсутствует атрофия и патологические изменения, что является дифференциальным признаком с травматическим иридодиализом.
Края дефекта обычно правильные, четко очерченные. В ткани радужки отсутствует атрофия и патологические изменения, что является дифференциальным признаком с травматическим иридодиализом.
Если дефект захватывает все слои радужки, то колобома называется «полной». Если дефектны только нейральные листки или мезодермальная строма, то это колобома «неполная» или псевдо-колобома.
Неполная колобома теоретически может быть трех типов:
1) мостиковая колобома, которая может быть двух форм: тонкая паутинообразного вида пленка, покрывающая дефект; и прочная лента ткани, имеющая ту же структуру, что и окружающая радужка;
2) впадины радужки — дефект стромы с остаточным пигментным слоем;
3) дефект пигментного слоя с остаточной стромой.
Практически всегда при колобоме радужки верхний край зрачка смещен в той или иной степени книзу относительно оптической оси. Децентра-ция зрачка отмечена в 74,5 % случаев [3, 9].
Децентра-ция зрачка отмечена в 74,5 % случаев [3, 9].
В.А. Архангельский [2] писал, что достаточно часто врожденная колобома радужки сочетается с помутнением хрусталика в виде полярных и зонулярных катаракт. По мнению ряда исследователей клинически значимая катаракта развивается на глазах с врожденной колобомой в более молодом возрасте, чем в глазах без изменений радужки [3,
9, 10, 23]. Характерным для этой группы пациентов является наличие практически в 80 % (77,8 ± 7,9 %) случаев бурой катаракты с 3 — 4 степенью плотности ядра хрусталика (по градации Emery и Little). По всей видимости, это связано с тем, что катаракты при врожденных колобомах радужки могут существовать достаточно длительное время, не вызывая явного снижения зрения благодаря оптическому эффекту колобомы [3, 9, 10].
Кроме помутнений хрусталика при врожденной колобоме радужки возможно и наличие колобомы хрусталика. При этом на нижнем или нижне-внутреннем крае хрусталика видна выемка, зазубренности или срез круглого края по хорде. В этом участке отсутствуют волокна цинновой связки или видна их дисплазия. Колобома хрусталика чаще всего развивается там, где отмечается недоразвитие цилиарного тела и его отростков. Аномалия развития цилиарных отростков ведет к гипоплазии или вообще к аплазии (отсутствию) волокон цинновой связки, а, следовательно, к изменению формы хрусталика в экваториальной зоне из-за отсутствия нормального натяжения в проекции дефектного участка [3, 9].
При этом на нижнем или нижне-внутреннем крае хрусталика видна выемка, зазубренности или срез круглого края по хорде. В этом участке отсутствуют волокна цинновой связки или видна их дисплазия. Колобома хрусталика чаще всего развивается там, где отмечается недоразвитие цилиарного тела и его отростков. Аномалия развития цилиарных отростков ведет к гипоплазии или вообще к аплазии (отсутствию) волокон цинновой связки, а, следовательно, к изменению формы хрусталика в экваториальной зоне из-за отсутствия нормального натяжения в проекции дефектного участка [3, 9].
Колобома радужки может сочетаться также с врожденными аномалиями других тканей и структур глазного яблока, локализующихся в проекции эмбриональной щели: цилиарного тела,
сосудистой оболочки, сетчатки, зрительного нерва, склеры.
Литературные данные о состоянии цилиарного тела при врожденной колобоме радужки очень скудны. Т. Аксенфельд [1] писал, что при колобоме цилиарного тела клинический диагноз невозможен.
Т. Аксенфельд [1] писал, что при колобоме цилиарного тела клинический диагноз невозможен.
Э. Фукс [12] указывал на то, что колобому цилиарного тела можно обнаруживать только анатомически. Hird2 [16], статистически вычисляя клиническую частоту различных типов колобом на основе обработки 145 случаев, даже не указал колобому цилиарного тела. В.И. Архангельский [2] утверждал, что аномалии развития цилиарного тела в виде истинных колобом практически не встречаются.
Для объективной оценки состояния цилиарного тела, его отростков и волокон цинновых связок при врожденной колобоме радужки проводилась ультразвуковая биомикроскопия. Анализируя данные ультразвуковой биомикроскопии (UBM), было выявлено, что в 80,8 ± 5,7 % случаев видна явная гипоплазия цилиарного тела, признаки его недоразвития в виде низких и широких цилиарных отростков. В этой же зоне (в проекции врожденной колобомы радужки) определялось недоразвитие волокон цинновой связки в виде хаотичных нечетких структур. Однако визуализировать цинновы связки удается не во всех случаях, т. к. они слабо отражают ультразвук. В 6,4 ± 3,6 % случаев практически не удалось дифференцировать цилиарное тело и цинновы связки в проекции колобомы радужки, что позволило говорить о наличии истинной колобомы цилиарного тела. Кстати, на этих же глазах была отмечена и колобома хрусталика, что вполне соответствует морфогенезу глазного яблока [3, 9].
Однако визуализировать цинновы связки удается не во всех случаях, т. к. они слабо отражают ультразвук. В 6,4 ± 3,6 % случаев практически не удалось дифференцировать цилиарное тело и цинновы связки в проекции колобомы радужки, что позволило говорить о наличии истинной колобомы цилиарного тела. Кстати, на этих же глазах была отмечена и колобома хрусталика, что вполне соответствует морфогенезу глазного яблока [3, 9].
Колобома радужки нередко сочетается и с колобомой сосудистой оболочки. Hird2 [16] на основе статистического обследования 145 больных с различными типами колобом указывал, что колобома сосудистой оболочки встречается в 30,3 % случаев. Вид колобомы сосудистой оболочки, ее величина и форма могут быть различны. Чаще всего — это большой участок овальной формы белого или даже голубоватого цвета. Края колобомы резко отделяются от нормальной хориоидеи и почти всегда пигментированы. Дно колобомы нередко экта-зировано, т.е. имеет значительно более сильную рефракцию, чем нормальные части глазного дна. За счет этой особенности глазное яблоко значительно меняет форму, что практически всегда выявляется при проведении В-сканирования [3, 9, 10].
За счет этой особенности глазное яблоко значительно меняет форму, что практически всегда выявляется при проведении В-сканирования [3, 9, 10].
При сочетании колобомы сосудистой оболочки и колобомы зрительного нерва их границы сливаются, и границы диска зрительного нерва различаются с трудом.
Изменения сетчатки всегда происходят параллельно изменениям хориоидеи, так как нормальная сетчатка непременно взаимодействует с сосудистой оболочкой. Поэтому при колобомах сосудистой оболочки всегда страдает и сетчатка. Правда при офтальмоскопии нередко обнаруживается правильность хода ретинальных сосудов на месте дефекта сосудистой [2, 9, 16].
Состояние функций глаза при колобоме сосудистой оболочки зависит от того, захвачена ли колобомой макулярная область. Если нет, то острота зрения может быть достаточно высокой. В противном случае зрение всегда резко снижено [2, 3, 5, 6, 16].
Проведенные исследования позволили судить о частоте сочетания врожденной колобомы радужки с другими врожденными аномалиями глазного яблока: наиболее часто врожденная колобома радужки сочетается с гипоплазией цилиарного тела — 80,9 %, дисплазией волокон цинновых связок в проекции колобомы — 76,6 %, колобомой сосудистой оболочки — 78,8 % и катарактой — 57,4 % [3, 9, 10].
Прогресс офтальмохирургии в последние десятилетия позволил более широко заняться хирургической реабилитацией пациентов с врожденной патологией глаза, осложненной катарактой [9, 10, 23,
25, 26]. Однако не во всех случаях существующие классификации врожденной патологии глазного яблока позволяют учитывать все аспекты этой патологии. Проведенный анализ данных литературы показал, что до настоящего времени в офтальмологической практике используется классификация врожденных колобом радужки, предложенная в 1964 г. Duke-Elder [16], которая учитывает лишь морфологические аспекты заболевания и практи-
Duke-Elder [16], которая учитывает лишь морфологические аспекты заболевания и практи-
чески не отражает клинических и хирургических аспектов данной проблемы.
Вместе с тем, в выборе тактики хирургического вмешательства большое значение имеет степень смещения зрачка относительно оптической оси, состояние связочного аппарата хрусталика, распространенность врожденной колобомы и вовлечение макулярной области. Оценка этих показателей дает возможность уже на этапе предоперационного обследования планировать ряд оперативнотехнических приемов, позволяющих снизить риск интра- и послеоперационных осложнений, добиться оптимального результата операции. На основании результатов исследований закономерностей анатомо-функциональных изменений органа зрения, взяв за основу классификацию Duke-Elder и учтя ее недостатки, была разработана клинико-морфологическая классификация врожденных колобом радужки [3, 9] (табл. 1):
1):
Таким образом, разработанная новая классификация врожденных колобом радужки учитывает морфо-функциональное состояние всех основных структур органа зрения, позволяет более объективно планировать объем и характер хирургического вмешательства, а также прогнозировать возможный функциональный результат операции.
Таблица 1
Классификация врожденных колобом радужки
Признак Характеристика признака Топография признака
локализация типичная в проекции эмбриональной щели
атипичная вне проекции эмбриональной щели
степень распространенности (размер колобомы) тотальная сектор радужки до цилиарного тела
частичная Борозда Штрейфа
псевдополикория
иридодиастаз
степень поражения ткани радужки полная все слои радужки
неполная мостиковая
гипоплазия стромы — впадина (лакуна)
гипоплазия пигментного листка
степень эктопии зрачка без эктопии —
1 степень верхний зрачковый край по краю светового рефлекса роговицы
2 степень верхний зрачковый край на 1/3 ниже светового рефлекса
3 степень верхний зрачковый край на 2/3 ниже светового рефлекса
состояние цилиарного тела без изменений —
гипоплазия в проекции колобомы радужки
колобома в проекции колобомы радужки
состояние хрусталика без изменений —
колобома в проекции колобомы радужки
катаракта —
состояние сосудистой оболочки без изменений —
колобома с захватом макулы
без захвата макулы
ЛИТЕРАТУРА
1. Аксенфельд Т. Руководство по глазным болезням / Т. Аксенфельд. — М.: Медгиз, 1939. — 640 с.
2. Архангельский В.Н. Руководство по глазным болезням / В.Н. Архангельский. — Медгиз, 1962. — Кн. 1. — 500 с.
3. Врожденные колобомы радужки: Метод. рекомендации / С.В. Сташкевич, М.А. Шантурова, А.Г. Щуко и др. — Иркутск: ИГИУВ, 2003. — 28 с.
4. Кацнельсон А.Б. Аномалии развития и заболевания глаз в раннем детском возрасте / А.Б. Кацнельсон. — М.: Медгиз, 1957. — 178 с.
5. Ковалевский Е.И. Детская офтальмология / Е.И. Ковалевский. — М.: Медицина, 1970. — 312 с.
6. Одинцов В.П. Курс глазных болезней / В.П. Одинцов. — М.: Медгиз, 1946. — 426 с.
7. Петровский Б.В. Большая медицинская энциклопедия / Б.В. Петровский. — М.: Советская энциклопедия, 1979. — 439 с.
8. Пильман Н.И. Практические вопросы детской офтальмологии / Н.И. Пильман. — Киев: Здоровье, 1967. — 211 с.
9. Сташкевич С.В. Хирургия врожденных колобом радужки, осложненных катарактой: Автореф. дис. … канд. мед. наук: 14.00.08 / С.В. Сташкевич. — Красноярск, 2003. — 22 с.
10. Сташкевич С.В. Факоэмульсификация катаракт в осложненных случаях / С.В. Сташке-вич, М.А. Шантурова, Н.Я. Сенченко // 3 ЕвроАзиатская конф. по офтальмохирургии: Сборн. на-учн. трудов. — Екатеринбург, 2003. — С. 37 — 38.
11. Строева О.Г. Морфогенез и врожденные аномалии глаза млекопитающих / О.Г. Строева. — М.: Наука, 1971. — 225 с.
12. Фукс Э. Учебник глазных болезней / Э. Фукс. — М.: Медицина, 1932. — Т. 1. — 467 с.
13. Шамшинова А.М. Наследственные и врожденные заболевания сетчатки и зрительного нерва / А.М. Шамшинова. — М.: Медицина, 2001.
— 528 с.
14. Atasu M. Congenital hypodontia of maxillary lateral incisors in association with coloboma of the iris and hypomaturation type of amelogenesis imperfecta in a large kindred / M. Atasu, A. Eryilmaz, A. Genc // J. Clin. Pediatr. Dent. — 1997. — Vol. 21, № 4. — P. 341 —355.
15. Bermejo E. Congenital eye malformation: clinical-epidemiological analysis of 1, 124, 654 consecutive births in Spain / E. Bermejo, M.L. Martinez-Frias // Am. J. Med. Genet. — 1998. — Vol. 75. — P. 497-504.
16. Duke Elder W.S. Congenital Deformities / W.S. Duke Elder // System of Ophthalmology. — St. Louis: Mosby Co., 1964. — P. 457 — 614.
17. Eida H. Choroidal coloboma in two members of a family / H. Eida, A. Ohira, T. Amemiya // Ophthal-mologica. — 1998. — Vol. 212, № 3 — P. 208 — 211.
18. Elder M.J. Aetiology of severe visual impairment and blindness in microphthalmos / M.J. Elder // Brit. J. Ophthalmol. — 1994. — Vol. 78. — P. 332 — 334.
19. Jamieson R.V. Domain Disruption and mutation of the bZIP transcription factor, MAF, associated with cataract, ocular anterior segment dysgenesis and coloboma / R.V. Jamieson, R. Perveen, B. Kerr // Hum. Mol. Genet. — 2002. — Vol. 1, № 11. — P. 33 — 42.
20. Jamieson R.V. Pulverulent cataract with variably associated microcornea and iris coloboma in MAF mutation family / R.V. Jamieson, F. Munier, A. Balmer // Brit. J. Ophthalmol. — 2003. — Vol. 87, № 4 — P. 411—412.
21. Konstans A.G. Simple iris coloboma in a Greek family / A.G. Konstans, T. Bufidis, A. Kardasopoulos // Acta Ophthalmol. Scand. — 1996. — Vol. 74, № 1.
— P. 89 — 92.
22. Krejca Coloboma of uveal tract / Krejca // Am. J. Ophthalmol. — 1955. — Vol. 39. — P. 586 — 587.
23. Nordlund M.L. Phacoemulsificotion and intraocular lens placement in eye with cataract and congenital coloboma: Visual acuity and complications / M.L. Nordlund, A. Sugar, S.E. Moroi // J. Cataract Refract. Surg. — 2000. — Vol. 26. — P. 1035—1040.
24. Ozeki H. Maldevelopment of neural crest cells in patients with typical uveal coloboma / H. Ozeki,
S. Shirai, M. Nozaki // J. Pediatr. Ophthalmol. Strabismus. — 1999. — Vol. 36, № 6. — P. 337 — 341.
25. Volcker H.E. Cataract surgery in eyes with colobomas / H.E. Volcker, M.R. Tetz, W. Daus // Dev. Ophthalmol. — 1991. — Vol. 22. — P. 94 — 100.
26. Watt R.H. Inferior congenital iris coloboma and IOL implantation / R.H. Watt // J. Cataract Refract. Surg. — 1993. — Vol. 19. — P. 669 — 671.
27. Pagon R.A. Ocular coloboma / R.A. Pagon // Surv. Ophthalmol. — 1981. — Vol. 25, № 4. — P. 223 — 236.
Сведения об авторах
Сташкевич Сергей Васильевич — к.м.н., заместитель директора по лечебной работе Иркутского филиала ФГУ «МНТК «Микрохирургия глаза» им. академика С.Н. Федорова Росмедтехнологии»___________________________________________
Шантурова Марина Анатольевна — к.м.н., зав. отделением Иркутского филиала ФГУ «МНТК «Микрохирургия глаза» им. академика С.Н. Федорова Росмедтехнологии», тел.: (3952)564-172
Расширенные зрачки или один зрачок больше другого: причины и лечение.
Что такое расширенные зрачки?Расширенные зрачки — это зрачки, размер которых больше обычного.
Размеры зрачка контролируются мышцами цветной части глаза (радужной оболочки), а также количеством света, попадающим в глаза. При ярком освещении зрачки сужаются (становятся меньше), предотвращая попадание в глаза слишком большого количества света. При тусклом освещении зрачки расширяются (становятся больше), чтобы пропускать больше света.
Как правило, размер нормальных зрачков составляет 2,0–4,0 миллиметра (мм) при ярком освещении и 4,0–8,0 мм в темноте. С возрастом размер зрачков немного уменьшается.
Расширенный зрачок иногда всё еще может реагировать на свет, т. е. уменьшаться при ярком освещении или когда в глаз направляется пучок света. Но, как правило, расширенные зрачки не реагируют на свет.
Большой зрачок, который вообще не реагирует на свет, называется «фиксированным» расширенным зрачком.
Расширенные зрачки — это не то же самое, что анизокория, которая представляет собой распространенное заболевание, при котором оба зрачка нормально реагируют на свет, но различаются по диаметру примерно на полмиллиметра или более. Анизокория является доброкачественным заболеванием, поражающим примерно 20 процентов населения.
Что вызывает расширение зрачков?Существует множество факторов, которые могут вызывать расширение зрачков. Ниже приведены наиболее распространенные:
Лекарственные препаратыСледующие отпускаемые по рецепту и без рецепта лекарственные средства могут вызывать расширение зрачков и влиять на их способность реагировать на свет:
Антигистаминные препараты
Противоотечные препараты
Трициклические антидепрессанты
Средства от укачивания
Противорвотные средства
Противосудорожные препараты
Лекарственные препараты для лечения болезни Паркинсона
Ботокс и другие препараты, содержащие ботулотоксин
Атропин (используется для контроля прогрессирования миопии и в других медицинских целях)
При серьезной проникающей травме глаза радужная оболочка может быть повреждена, что приводит к расширению зрачка и обуславливает его неправильную форму. Иногда травма такого рода может быть получена во время операции на глазах, например при сложной операции по удалению катаракты или трансплантации роговицы.
Травма или болезнь головного мозгаТравма головы, инсульт или опухоль головного мозга могут влиять на реакцию зрачков на свет и вызывать их расширение. При этом поражается один или оба глаза.
Вот почему врачи проверяют зрачки спортсмена фонариком после черепно-мозговой травмы, полученной во время спортивных соревнований, или когда пациент поступает в отделение неотложной медицинской помощи с симптомами, указывающими на возможный инсульт.
Использование рекреационных наркотиковРезультаты исследования показывают, что алкоголь и марихуана — при отдельном или совместном употреблении — могут снижать способность глаз восстанавливаться после воздействия яркого света от искусственного источника (например, встречный свет фар в ночное время) и адаптироваться к изменяющимся условиям освещения. Такой эффект может длиться более двух часов после приема наркотического средства.
Однако эти вещества не вызывают расширения зрачков.
При этом ряд наркотических средств, употребление которых запрещено законом и которые используются в рекреационных целях, вызывают расширение зрачков и замедляют реакцию глаз на свет. Например:
Доброкачественный эпизодический односторонний мидриазЭто достаточно необычное, но безвредное расстройство, при котором возникают спорадические эпизоды внезапного расширения одного зрачка, часто сопровождаемое нечетким зрением, головной болью и болевыми ощущениями в глазах.
Молодые женщины, склонные к мигрени, подвержены самому высокому риску развития доброкачественного эпизодического одностороннего мидриаза. По результатам одного исследования медиана продолжительности эпизодов составляла 12 часов (некоторые длились намного дольше), а средняя частота составляла два–три эпизода в месяц. Расстройство разрешается само по себе, и зрачок возвращается к нормальному размеру и функционированию без какого-либо лечения.
Зрачок ЭйдиЭто редкое неврологическое заболевание, также называемое тоническим зрачком Эйди или тоническим зрачком, при котором один зрачок больше обычного и медленно реагирует на свет или вообще не сужается. Аномалия зрачка может сопровождаться слабыми сухожильными рефлексами или их отсутствием. (Такое расстройство называют синдромом Эйди.)
Как правило, причина появления тонизирующего зрачка Эйди неизвестна, но в некоторых случаях может быть связана с травмой, операцией, плохим кровообращением или инфекцией. От зрачка Эйди или от синдрома Эйди нет лекарств.
Врожденная аниридияЭто редкое заболевание, при котором человек рождается с частично или полностью отсутствующей радужной оболочкой, в результате чего зрачок сильно увеличен.
Как правило, аниридия поражает оба глаза и сопровождается другими серьезными проблемами со зрением, такими как врожденная катаракта, глаукома, дефект развития сетчатки и зрительного нерва, нистагм и снижение остроты зрения.
Поскольку радужная оболочка, регулирующая количество света, попадающего в глаз, отсутствует или практически отсутствует, люди с аниридией страдают сильной чувствительностью к свету.
Сексуальное влечениеИсследователи обнаружили, что расширение зрачков напрямую связано с сексуальным интересом взрослых мужчин и женщин к другим взрослым лицам.
Результаты одного исследования показывают, что зрачки мужчин расширяются, когда они рассматривают фотографии женщин, которых они считают сексуально привлекательными, а зрачки женщин, как правило, расширяются в ответ на просмотр фотографий привлекательных мужчин и женщин.
Авторы исследования пришли к заключению, что причина этого явления неясна и требует дальнейшего изучения.
Что делать при расширенных зрачкахЕсли вы или кто-то другой замечаете, что у вас после полученной черепно-мозговой травмы расширились зрачки или один из ваших зрачков кажется больше другого, немедленно обратитесь за медицинской помощью.
Если вы испытываете внезапное головокружение, головную боль, спутанность сознания, нарушение равновесия или другие симптомы возможного инсульта, также следует обратиться за медицинской помощью.
В случае расширения зрачков после начала приема какого-либо из указанных выше лекарственных средств, необходимо обратиться за консультацией к лечащему врачу.
Также и в любых других случаях при расширении зрачков, особенно если это произошло внезапно, следует немедленно обратиться к окулисту.
При расширенных зрачках или если зрачки медленнее, чем обычно, реагируют на изменение условий освещения, появляется повышенная чувствительность к солнечному свету. Подумайте о покупке очков с фотохромными линзами , которые автоматически затемняются на улице в дневное время, обеспечивая больший комфорт. Или для оптимального комфорта и уменьшения бликов при ярком солнечном свете приобретите солнцезащитные очки с поляризационными линзами.
Еще один способ уменьшить проявления светобоязни, вызванной расширенными зрачками, и улучшить косметический вид глаз — индивидуальные протезные контактные линзы. Такие линзы создают впечатление равных зрачков нормального размера. Протезные контактные линзы особенно рекомендуются при аниридии и больших зрачках неправильной формы.
Страница опубликована в ноябрь 2020
Страница обновлена в июнь 2021
операция пластика радужки в Москве по доступной цене
Содержание
- О методе
- Пластика радужки: показания и противопоказания
- Подготовка к операции
- Ход операции
- Послеоперационный период
- Стоимость операции иридопластики в Москве
Пластика радужки или иридопластика – это хирургическая операция в офтальмологии, целью которой является формирование зрачка и его централизация, структурное восстановление передней камеры глаза, коррекция дисфункции зрения и устранение косметических дефектов. Показанием к проведению подобного вмешательства могут стать: травматические повреждения радужки, ее рубцовые и дегенеративно-дистрофические дефекты, ожоговые бельма или врожденные патологии радужки. Пластика радужки выполняется закрытым способом, при котором применяется внутриглазная шовная техника посредством парацентеза либо имплантацией иридохрусталиковой диафрагмы. Выполнение операции помогает сформировать округлый зрачок (размером 3,0-3,5 мм в диаметре), устранить имеющийся видимый дефект и восстановить утраченную остроту зрения.
О методеРазработчиками иридопластики (пластики радужки) глаза методом имплантации иридохрусталиковой диафрагмы была группа российских ученых — Ю. А. Белый, Д. О Шкворченко, А. В. Терещенко и С. В. Новиков. На выбор хирургической технологии введения имплантата влияют индивидуальные особенности радужки пациента. При этом, применяемый сегодня метод оперативного вмешательства дает возможность устранять ранее не поддававшиеся лечению клинические проявления врожденной колобомы и аниридии. В сравнении с операцией имплантации иридохрусталиковой диафрагмы, технология закрытой пластики радужки намного безопаснее и реже проявляется послеоперационными осложнениями.
Иридопластика может быть обособленным оперативным вмешательством либо выполняться как комбинация вместе с устранением синехий, кератопластикой, факоэмульсификацией катаракты и имплантацией искусственного хрусталика.
Пластика радужки – операция особой сложности, и должна проводиться командой офтальмохирургов, имеющих специальную подготовку. Преимуществом иридопластики, выполняющейся закрытым нетравматичным способом, состоит в том, что вмешательство не осложняется вторичным послеоперационным астигматизмом, так как разрезы на поверхности роговичной оболочки отсутствуют и вызываемые ими рубцовые изменения не возникают. Однако, спектр показания для ее проведения очень узок.
Пластика радужки: показания и противопоказания
Как правило, иридопластика рекомендуется пациентам, имеющим травматические повреждения, а также врожденные патологии строения глаз.
Прямым показанием к выполнению данного оперативного вмешательства является посттравматическая катаракта. Кроме того, иридопластика может быть применена в случаях, если зрительные функции глаза изменило появление на поверхности радужки грубых рубцов, передних или задних синехий. Также пластика радужки становится методом выбора при изменениях радужки, обусловленных дистрофческими процессами или ожоговыми бельмами. В ряде случаев пластика радужки выполняется после удаления стекловидного тела. Иными словами, любые внутриглазные операции, которые стали причиной деформации зрачка, требуют в дальнейшем выполнения иридопластики. Вместе с тем, протезирование в свою очередь необходимо при масштабных дефектах и аниридии.
Ограничениями для выполнения пластики радужки становятся клинические проявления геморрагических диатезов. Противопоказаниями для проведения операции являются злокачественные новообразования внутри орбиты глаза и инфекционно-воспалительные процессы переднего отрезка органа зрения.
Подготовка к операции
Предоперационное обследование перед выполнением пластики радужки включает обязательную офтальмоскопию и биомикроскопию глаза. Также к необходимым процедурам относится контроль внутриглазного давления, который осуществляют методом бесконтактной тонометрии. Кроме того, для проведения операции необходимо выполнение визометрии и УЗИ глаза (В-сканирование). По индивидуальным показаниям может быть назначена ОКТ.
С целью снижения риска возможных послеоперационных осложнений в период подготовки к операции рекомендован короткий курс приема антибиотиков, а также нестероидных противовоспалительных средств.
Ход операции
Операция иридопластики выполняется с применением местных анестетиков, так как при незначительных дефектах, вскрытия глазного яблока не требуется. Пластика радужки предполагает применение закрытой методики и использование внутриглазной шовной техники. В ходе операции выполняют 2-3 парацентеза (разреза) до 1 мм. Переднюю камеру глаза заполнят вискоэластиком, через образованные в ходе парацентеза отверстия внутрь вводят прямую иглу. Следующим этапом иридопластики становится наложение узловых швов, количество которых напрямую зависит от формы исправляемого дефекта и масштаба поражения. При этом, расстояние между зрачковым краем радужной и швами сохраняется в границах 1,0-1,5 мм.
Для стягивания шва посредством специального микрокрючка, в образованное отверстие выводят петлю. Затем свободную часть петли подвязывают к концу шовной нити и таким образом постепенно затягивают до полного погружения узла в переднюю камеру глаза. Регулировка степени стягивания швов осуществляется в ходе операции лишь по субъективным ощущениям офтальмохирурга, которому не рекомендуется прилагать чрезмерные усилия, так как перетяжка чревата интраоперационным травмированием радужной оболочки. После затягивания шва, лишние нити срезают. Эта манипуляция планомерно повторяется для каждого шва отдельно, пока не будет достигнута правильная форма зрачка, размером 3,0-3,5 мм в диаметре.
Операция протезирования радужной оболочки выполняется под общим наркозом. В ходе ее применяется определенный имплантат, в составе которого предполагается специальная комбинация: интраокулярная линза и искусственная радужка. Подбор иридохрусталиковой диафрагмы (ИХД) выполняется индивидуально в соответствии с параметрами глаза пациента и проводится интрасклеральное введение полимерных эластичных материалов, имеющих в своей основе магниты. Следующим шагом операции становится удаление стекловидного тела, которое осуществляют через склерэктомические разрезы. Затем хирург формирует роговичный разрез не превышающий 5-7 мм, через который будет осуществлена интраокулярная имплантация ИХД. Имплантация осуществляется таким образом, чтобы магниты внутри склеры пришли в тесный контакт с магнитами, встроенными в структуру имплантата.
Послеоперационный период
На протяжении недели в послеоперационном периоде иридопластики, пациенту показаны инстилляции глазных капель с антибиотиками, а также глюкокортикостероидные препараты, которые применяются более длительно — 10 или 14 дней. Признаки транзиторной офтальмогипертензии купируются назначением b-адреноблокаторов, которые вносят в глаз под регулярным контролем внутриглазного давления.
Оценку эффективности проведенной операции осуществляют выполнением биомикроскопии и инспекции глазного дна, которые назначаются в первые сутки послеоперационного периода. После пластики радужки дополнительно проводят визометрию и кератотомию. Обязательно ежедневное измерение внутриглазного давления, которое осуществляют бесконтактной тонометрией.
Среди осложнений данной операции, специалисты выделяют кровоизлияния в пространство стекловидного тела или в переднюю камеру глаза. Значительно реже отмечаются инфекционные и воспалительные процессы внутри орбиты (панофтальмит, конъюнктивит). К наиболее редким осложнениям пластики радужки относят реакцию отторжения имплантата иридохрусталиковой диафрагмы.
Стоимость операции иридопластики в Москве
Ключевыми аспектами ценообразования при выполнении пластики радужной оболочки является выбор хирургической тактики, а также определенные особенности предоперационной подготовки и ведение пациента в послеоперационном восстановительном периоде. Более дорогостоящим оперативным вмешательством в сравнении со способом внутриглазной шовной техники, считается имплантация иридохрусталиковой диафрагмы. В этом случае стоимость операции во многом обусловлена техническими характеристиками необходимой ИХД. Кроме того, цену операции иридопластики в Москве определяет тип медучреждения, выбранный пациентом (частный медицинский центр, государственная клиника или больница), а также опыт и квалификацией проводящего вмешательство хирурга. Диагностические исследования и применяемые лекарственные средства в пред- и послеоперационном периоде оплачиваются дополнительно.
Строение глаза
Глаз человека имеет шаровидную форму, отсюда его название — глазное яблоко. Он состоит из трех оболочек: наружной, сосудистой и сетчатки, а также внутреннего содержимого.
Передняя часть наружной оболочки — роговица — подобна прозрачному окошку во внешний мир, через нее лучи света попадают внутрь глаза. Имея выпуклую форму, она не только пропускает, но и преломляет эти лучи. Остальная часть наружной оболочки — склера — непрозрачна и внешне похожа на вареный яичный белок.
Вторая оболочка — сосудистая — состоит из множества мелких сосудов, по которым кровь снабжает глаз кислородом и питательными веществами. В этой оболочке также выделяют несколько частей: переднюю — радужка, среднюю — цилиарное тело и заднюю — хориоидея. Цвет наших глаз определяется содержанием пигмента в радужке, которая видна через роговицу. В центре радужки находится круглое отверстие — зрачок. Его размеры меняются в зависимости от освещенности: в темноте он увеличивается, на ярком свету — уменьшается.
Пространство между роговицей и радужкой называют передней камерой. Цилиарное тело вырабатывает внутриглазную жидкость, которая циркулирует внутри глаза, омывая и питая роговицу, хрусталик, стекловидное тело. Эта жидкость оттекает через специальную дренажную систему в углу передней камеры. В толще цилиарного тела находится и аккомодационная мышца, которая с помощью связок регулирует форму хрусталика.
Хориоидея — задняя часть сосудистой оболочки — непосредственно контактирует с сетчаткой, обеспечивая ей необходимое питание.
Третья оболочка глаза — сетчатая (или сетчатка) — состоит из нескольких слоев нервных клеток и выстилает его изнутри. Именно она обеспечивает нам зрение. На сетчатке отображаются предметы, которые мы видим. Информация о них затем передается по зрительному нерву в головной мозг. Однако не вся сетчатка видит одинаково: наибольшей зрительной способностью обладает макула — центральная часть сетчатки, где расположено основное количество зрительных клеток (колбочек).
Внутри оболочек заключены передняя и задняя (между радужкой и хрусталиком) камеры, заполненные внутри глазной жидкостью, а главное — хрусталик и стекловидное тело. Хрусталик имеет форму двояковыпуклой линзы. Как и роговица, он пропускает и преломляет лучи света, фокусируя изображение на сетчатке. Стекловидное тело имеет консистенцию желе и отделяет хрусталик от глазного дна.
Слаженная работа всех отделов глаза позволяет нам видеть вдаль и вблизи, днем и в сумерках, воспринимать многообразие цветов, ориентироваться в пространстве.
Почему в радужке может быть два зрачка? Как этот дефект влияет на зрение?
В норме человеческий глаз имеет один зрачок — специальное отверстие в радужке, которое отвечает за количество света, попадающего на сетчатку. Однако бывают отклонения от нормы, когда в радужной оболочке обнаруживается сразу несколько зрачков. Почему возникает такая аномалия и как она сказывается на зрении, расскажем в статье.
Дефект зрения, при котором в радужной оболочке появляется два и более зрачковых отверстий, принято называть поликорией. Чаще всего эта болезнь является врожденной, врач обнаруживает ее у ребенка в самом раннем возрасте. Гораздо реже заболевание является приобретенным и появляется уже в течение жизни человека.
Что приводит к поликории?
До сих пор среди врачей и ученых нет единого мнения на тему, что вызывает появление аномальных зрачков. Предположительно к поликории может привести одна из следующих причин.
- Токсическое воздействие на плод.
Зрачковая аномалия, считают врачи, может быть следствием вредных привычек матери, которая по время вынашивания плода курила, употребляла алкоголь, наркотические вещества. - Колобома.
При данной патологии радужная оболочка отличается разорванной структурой, отсутствием некоторых участков. При колобоме, считают специалисты, появление второго и третьего зрачков обусловлено компенсаторным механизмом. Проще говоря, организм за счет создания новых зрачков пытается восполнить недостаток радужки. - Внутриутробная инфекция.
Патология может возникать на фоне внутриутробного поражения плода краснухой, герпесом или токсоплазмозом. - Синдром Аксенфельда-Ригера.
Это генетическая болезнь, при которой нередко бывает двойной зрачок, а также недоразвитие тканей радужки.
Существует также несколько причин, которые приводят к так называемой ложной форме поликории:
- Травматические поражения глазных тканей.
- Последствия оперативных вмешательств.
- Иридокорнеальный эндотелиальный синдром.
Поликория характеризуется тем, что разные отверстия в радужке не имеют отдельных сфинктеров и не реагируют на свет.
Симптомы поликории
Основной признак аномалии, который легко заметить даже невооруженным глазом, — это два и больше глазных зрачков. Помимо этого видимого признака, есть и другие симптомы заболевания:
- дискомфорт при зрительной нагрузке;
- непереносимость яркого света;
- сниженная четкость и контрастность зрения;
- нарушение нормального восприятия объектов, двоение;
- дефекты зрительных полей.
Как можно вылечить аномалию?
Схему лечения врач-офтальмолог определяет с учетом нескольких факторов — возраста пациента, формы патологии (истинная или ложная), количества аномальных зрачков, наличия сопутствующих зрительных проблем (например, амблиопии).
Кардинально решить проблему поможет только хирургическая операция. Если же оперативное лечение противопоказано, то назначают симптоматическую терапию. Обычно она предполагает коррекцию дальнозоркости или близорукости, а также использование косметических линз, с помощью которых можно замаскировать внешний дефект. Например, несколько зрачков можно скрыть при помощи цветных линз «Офтальмикс Butterfly», Air Optix Colors, OKVision Fusion.
Как проверить относительный афферентный дефект зрачка (RAPD)
Общественное здоровье глаз. 2012; 25 (79–80): 58–59.
Дэвид К. Бродвей
Консультант офтальмологического хирурга, отделение офтальмологии, Университетская больница Норфолка и Норвича, и почетный читатель, Университет Восточной Англии, Норвич, Великобритания.
Дэвид К. Бродвей, офтальмохирург-консультант, отделение офтальмологии, Университетская больница Норфолка и Норвича, и почетный читатель, Университет Восточной Англии, Норвич, Великобритания.
Это статья в открытом доступе, распространяемая под некоммерческой лицензией Creative Commons Attribution.
Эта статья цитируется в других статьях в PMC.«Тест качающегося света» используется для обнаружения относительного дефекта афферентного зрачка (RAPD): средство обнаружения различий между двумя глазами в том, как они реагируют на свет, падающий в один глаз за раз. Тест может быть очень полезным для выявления одностороннего или асимметричного заболевания сетчатки или зрительного нерва (но только заболевания зрительного нерва, возникающего перед перекрестом зрительных нервов).
Физиологическая основа теста RAPD состоит в том, что у здоровых глаз реакция зрачков правого и левого глаза взаимосвязана. Другими словами, яркий свет, падающий на один, глаз, приводит к одинаковому сужению обоих зрачков . Когда источник света убран, зрачки обоих глаз увеличиваются одинаково. Это называется согласованным световым рефлексом .
Чтобы понять, как зрачки реагируют на свет, важно понимать путь отражения света (рисунок).Этот путь состоит из двух частей.
Афферентный участок пути (красный) относится к нервному импульсу / сообщению, посылаемому от зрачка к мозгу по зрительному нерву, когда свет попадает в этот глаз.
Эфферентная часть пути (синий) — это импульс / сообщение, которое отправляется из среднего мозга обратно к обоим зрачкам через цилиарный ганглий и третий черепной нерв (глазодвигательный нерв), вызывая оба зрачка должны сузиться, даже если свет стимулирует только один глаз.
Рисунок 1
Световой рефлекторный путь, показывающий афферентный путь (красный) и следящий путь (синий)
Положительный RAPD означает, что между двумя глазами в афферентном пути есть различия из-за сетчатки или оптики заболевание нервной системы. Если используемый свет достаточно яркий, даже плотная катаракта или рубец на роговице не приведет к RAPD, пока сетчатка и зрительный нерв здоровы. Действительно, тест можно использовать, например, для оценки состояния сетчатки и зрительного нерва за плотной катарактой.
При глаукоме, если другие тесты зрительной функции (например, поля зрения) невозможны, обнаружение RAPD может быть очень полезным, поскольку оно указывает на то, что в одном глазу поврежден зрительный нерв в большей степени, чем в другом, даже если острота зрения в обоих глазах равно.
ПРИМЕЧАНИЕ: Если глаукомное повреждение одинаково на обоих глазах, RAPD не будет, каким бы серьезным оно ни было.
Тест с качающимся светом
При нормальном тесте с качающимся светом (т. Е. Без RAPD) зрачки обоих глаз сужаются одинаково, независимо от того, какой глаз стимулируется светом (рисунок).При ненормальном тесте с качающимся светом (т. Е. При наличии RAPD) сужение зрачка в глазу при заболеваниях сетчатки или зрительного нерва меньше (рисунок).
Ступени
Используйте яркий фонарик, который можно сфокусировать для получения узкого, равномерного луча света. Проведите тест в полутемном помещении. Если в комнате слишком темно, будет трудно наблюдать реакцию зрачков, особенно в сильно пигментированных глазах.
Попросите пациента посмотреть на удаленный объект и продолжать смотреть на него.Используйте таблицу Снеллена или картинку. Это необходимо для предотвращения реакции ближнего зрачка (сужение размера зрачка при перемещении фокуса с удаленного объекта на ближний). При выполнении теста старайтесь не мешать объекту фиксации.
Перемещайте весь фонарь сознательно из стороны в сторону так, чтобы луч света направлялся прямо в каждый глаз. Не раскачивайте луч из стороны в сторону вокруг центральной оси (например, удерживая его перед носом человека), так как это также может стимулировать реакцию вблизи.
Держите источник света на одинаковом расстоянии от каждого глаза, чтобы световой стимул был одинаково ярким для обоих.
Держите луч света стабильно на первом глазу не менее 3 секунд. Это позволяет стабилизировать размер зрачка. Обратите внимание, быстро ли реагирует освещаемый зрачок глаза и полностью ли сужается на свет. Также обратите внимание, что происходит со зрачком другого глаза: он тоже резко сужается?
Быстро переместите свет, чтобы он светил в другой глаз.Опять же, удерживайте свет ровно в течение 3 секунд. Обратите внимание, остается ли освещаемый зрачок того же размера или он становится больше. Обратите также внимание на то, что происходит с другим глазом.
Так как есть на что посмотреть, повторите тест, наблюдая, что происходит со зрачками обоих глаз, когда освещается один, а затем другой глаз.
Когда тест проводится у кого-то с односторонним или асимметричным заболеванием сетчатки или зрительного нерва, должен присутствовать RAPD (рисунок).Происходит следующее:
Когда свет попадает в глаз при заболевании сетчатки или зрительного нерва, зрачки обоих глаз сужаются, но не полностью. Это связано с проблемой афферентного пути.
Когда свет падает на другой, нормальный (менее аномальный) глаз, оба зрачка сужаются еще больше. Это потому, что афферентный путь этого глаза не поврежден или менее поврежден, чем афферентный путь другого глаза.
Когда свет падает обратно в ненормальный глаз, оба зрачка увеличиваются, даже зрачок нормального глаза.
Неважно, начинаете ли вы с глаза, который, по вашему мнению, имеет более серьезную проблему, или с более здорового: пока свет переключается с одного глаза на другой и обратно, признаки должны стать очевидными.
Иногда RAPD очевиден, так как зрачок в (наиболее) пораженном глазу, очевидно, становится больше, когда этот глаз освещен. Но признаки могут быть более незаметными (см. Таблицу).
Таблица 1
Оценка RAPD в тесте с качающимся светом
| Amaurotic | Это видно, когда один глаз не воспринимает свет.Зрачок этого глаза сужается только тогда, когда свет падает на другой глаз. Когда свет падает обратно в глаз без восприятия света, зрачок быстро расширяется против света. |
| 3–4 + | Зрачок увеличивается, как только свет направляется из нормального глаза в аномальный глаз. |
| 1–2 + | Зрачок увеличивается, но только после небольшой задержки, после того, как свет попадает из нормального глаза в аномальный глаз. |
| Тонкий / след | Иногда зрачки обоих глаз могут увеличиваться за короткий промежуток времени между светом нормального и аномального глаза. В этом случае зрачок аномального глаза может немного сузиться перед расширением. |
Особые ситуации
Hippus
Нормальные зрачки, особенно у молодых людей, иногда показывают небольшие колебания в размере (менее 1 мм), даже когда свет, попадающий в глаза, постоянно.Это называется гиппус, и это может затруднить выявление RAPD.
Нереактивные зрачки
RAPD все еще может быть обнаружен, даже если один зрачок не может изменить размер (т. Е. Он зафиксирован), из-за травмы, задней синехии или из-за использования расширяющих или сужающих глазных капель (рисунок). Установив, что зрачок одного глаза не меняет размера, независимо от того, в какой глаз попадает свет, сконцентрируйтесь на том глазу, где зрачок является реактивным. Обратите внимание, что происходит с реагирующим зрачком, когда свет попадает в каждый глаз по очереди.На рисунке показано, что происходит, когда глаз с дефектом афферентного пути также является глазом с фиксированным зрачком. Если (более) нормальный глаз имеет фиксированный зрачок, тогда, когда свет перемещается от этого глаза к другому глазу, реагирующий зрачок будет расширяться.
Асимметричные аномалии рефракции и / или амблиопия
Они возникают, когда зрение плохое, но сам глаз в норме и не связан с RAPD.
Макулопатия
Если не очень тяжелая, это обычно не связано с RAPD, а в глазах, где повреждение желтого пятна достаточно, чтобы привести к RAPD, степень редко превышает 1-2 + (Таблица).Напротив, обширное повреждение сетчатки, обширная окклюзия сосудов сетчатки или отслоение сетчатки могут привести к тяжелой степени RAPD.
Причины RAPD
Распространенные причины односторонних расстройств зрительного нерва, которые могут быть связаны с RAPD, включают ишемическую оптическую невропатию, оптический неврит, компрессию зрительного нерва (орбитальные опухоли или дистироидное заболевание глаза), травмы и асимметричную глаукому. Менее распространенные причины включают инфекционную, инфильтративную, карциноматозную или лучевую оптическую невропатию.RAPD — чрезвычайно важный локализующий клинический признак, который может быть обнаружен с помощью простого, быстрого, неинвазивного клинического теста при условии, что тест выполняется тщательно и правильно.
Рисунок 2
Тест с качающимся светом — нормальный (без RAPD) Освещение любого глаза вызывает нормальные и равные ответы зрачков обоих глаз (согласованные ответы).
Рис. 3
Тест с маятниковым светом — левый RAPD Освещение (большего) нормального правого глаза вызывает сужение обоих зрачков.Когда свет перемещается к (большему) аномальному левому глазу (например, при оптической невропатии), оба зрачка расширяются (сужаются меньше), левый зрачок расширяется, несмотря на то, что свет падает прямо на него. Возвращение света к (относительно) нормальному правому глазу снова приводит к сужению обоих зрачков.
Рис. 4
Тест с качающимся светом: левый RAPD + нереактивный левый зрачок Освещение относительно нормального правого глаза вызывает сужение только правого зрачка. Когда свет перемещается к аномальному левому глазу (например,г. фиксированный зрачок и оптическая нейропатия), правый зрачок расширяется (меньше сужается). Возвращение света к правому глазу снова приводит к сужению правого зрачка. В этой ситуации необходимо только наблюдать за глазом с реактивным зрачком, чтобы идентифицировать RAPD.
Ссылки
1. Gunn RM. Функциональная или истерическая амблиопия. Обзоры офтальмола. 1902; 21: 271–280. [Google Scholar] 2. Леватин П. Побег зрачка при заболеваниях сетчатки и зрительного нерва. Arch Ophthalmol. 1959; 62: 768–779.[PubMed] [Google Scholar] 3. Белл Р.А., Ваггонер П.М., Бойд В.М. и др. Клиническая оценка относительных афферентных дефектов зрачка. Arch Ophthalmol. 1993; 111: 938–942. [PubMed] [Google Scholar]аномалий зрачков. Узнать о аномалиях зрачка
Реакции зрачка
[1, 2]Размер зрачка определяется взаимодействием парасимпатической и симпатической нервной системы, которая сужает или расширяет радужную оболочку. Они контролируются входами центральной нервной системы, на которые влияют различные факторы, такие как свет, расстояние просмотра, бдительность и когнитивная нагрузка.Зрачок сужается в ответ на свет (прямой световой рефлекс) и, в меньшей степени, на близкую аккомодацию. Другой ученик сужается по собственному желанию.
- Расширение зрачка является результатом сокращения гладких клеток лучевой мышцы, контролируемого симпатической нервной системой. Симпатическая нервная система действует непосредственно на мышечные клетки периферически и действует центрально, подавляя ядро Эдингера-Вестфаля. Психосенсорные реакции передаются через симпатическую систему.
- Сужение зрачка в ответ на свет или аккомодацию происходит, когда сокращается круговая мышца, контролируемая парасимпатической нервной системой.
Пути зрачкового рефлекса
Путь сужения зрачка для каждого глаза имеет афферентную конечность, передающую сенсорную информацию в средний мозг, и две эфферентные конечности (по одной на каждый глаз).
Афферентная конечность состоит из сетчатки, зрительного нерва и претектального ядра в среднем мозге, расположенных на одной стороне.
Эфферентная конечность для сужения зрачка идет от претектального ядра через ядро Эдингера-Вестфала (также в среднем мозге) к цилиарному сфинктеру радужной оболочки. Каждое претектальное ядро имеет два зрачковых моторных выхода: один на ядро Эдингера-Вестфала на своей стороне, а другой — на другой. Из каждого ядра Эдингера-Вестфаля преганглионарные парасимпатические волокна выходят вместе с глазодвигательным нервом. Они перемещаются в поверхностной части глазодвигательного нерва через кавернозный синус и верхнюю глазничную щель к синапсу в цилиарных ганглиях.Затем короткие ресничные нервы иннервируют сфинктер радужки и мышцы аккомодации.
Расширение зрачка контролируется симпатической системой и является только эфферентным. Путь начинается в коре головного мозга, которая оказывает модулирующее действие на сужение, которое теряется во время сонливости и сна, но усиливается во время интенсивной концентрации и возбуждения. Во время сна зрачки частично сужены, но все же реагируют на свет.
Симпатический вход затем поступает из гипоталамуса с первым синапсом в цилиоспинальном центре на уровне C8-T1.Постсинаптические нейроны проходят вниз через ствол головного мозга с каждой стороны и, наконец, выходят через шейную симпатическую цепь, проходят через верхушки легких и поднимаются к верхним шейным ганглиям с сонной артерией, а затем вперед в виде сплетения вокруг внутренней сонной артерии. артерия, проходящая через кавернозный синус. Затем симпатические волокна перемещаются вместе с тройничным нервом через верхнюю глазничную щель к цилиарной мышце.
Существует вторичный симпатический эффект, модулируемый адренергическими рецепторами в ядре Эдингера-Вестфаля, которые ингибируются прямым действием симпатических аминов.
Осмотр учеников
См. Также отдельную статью «Осмотр глаз».
Общий осмотр пациента
Это может дать полезные ключи к разгадке причины аномалий зрачков, особенно если имеется основная неврологическая причина.
Наблюдение за зрачками
Обратите внимание на форму и размер зрачков при ярком окружающем свете. Размер измеряется в миллиметрах, а нормальный зрачок колеблется в пределах 1-8 мм. Когда функция зрачков нормальная, зрачки изокорические (одинакового размера) и одинаково реагируют на свет.
Уменьшите окружающий свет и попросите пациента сосредоточиться на дальней стене. Внимательно наблюдайте за зрачками, освещая лицо пациента ярким светом снизу (минимизируйте тень, отбрасываемую носом, поместив свет по средней линии). Если кажется, что наблюдается асимметрия размеров, отойдите в сторону и посмотрите на красный рефлекс обоих глаз одновременно с помощью офтальмоскопа. Небольшая разница станет более очевидной.
Щелевая лампа поможет более детально наблюдать зрачок неправильной формы.
Зрачковые рефлексы
Необходимо проверить три рефлекса:
Световой рефлекс
Оценивается целостность зрачкового пути светового рефлекса.
- Приглушите окружающий свет и попросите пациента зафиксировать удаленную цель. Осветите правый глаз с правой стороны и левый с левой стороны. Обратите внимание, есть ли прямая реакция зрачка (зрачок сужается, когда на него падает свет) и согласованный ответ (другой зрачок также сужается).
- Нормальный результат — это быстрая, одновременная, равная реакция обоих зрачков на свет, падающий в один или другой глаз.
Тест с качающимся фонариком
Сравнивается прямое и согласованное сужение зрачка каждого глаза для выявления разницы в афферентной проводимости между ними, называемой относительным афферентным дефектом зрачка (RAPD). Он основан на сравнении двух глаз и ищет (и может только обнаружить) асимметричную аномалию афферентного пути.
- Окружающий свет должен быть приглушен. Проверьте световой рефлекс в каждом глазу, затем быстро и ритмично перемещайте луч от глаза к глазу, убедившись, что каждый глаз получает одинаковое световое воздействие под одним и тем же углом.
- Обратите внимание на сужение зрачков обоих глаз. Когда луч перемещается от глаза к глазу, двустороннее сужение зрачка не должно изменяться, и оба зрачка должны сохранять степень сужения.
- Если присутствует RAPD, то, когда свет падает на аномальный зрачок, кажется, что оба зрачка расширяются, потому что степень сужения уменьшается.Это означает, что афферентный сигнал от этого глаза слабее, так что его сужение, а также согласованный рефлекс уменьшаются. Эта ненормальная реакция также известна как ученик Маркуса Ганна.
- Обратите внимание, что если проблема заключается не в афферентном, а в эфферентном сигнале к зрачку, то согласованный зрачковый ответ не будет затронут. Пораженный глаз будет демонстрировать плохую конструкцию на протяжении всего теста с качающимся фонариком, тогда как нормальный глаз будет нормально сужаться и показывать нормальную согласованную реакцию.
- Трудно выполнить тест точно. Предвзятость исследователя, изменчивость положения света и трудности с наблюдением за обоими глазами, темная радужная оболочка, ранее существовавшая анизокория, маленькие зрачки и наличие эфферентных дефектов могут затруднить обнаружение асимметрии.
- При глаукоме RAPD указывает на то, что в одном глазу поврежден зрительный нерв больше, чем в другом, даже если острота зрения на оба глаза одинакова.
RAPD — полезный тест для определения того, вызвана ли потеря зрения дефектом зрительного нерва, а не катарактой, поскольку RAPD будет присутствовать в первом, но не во втором.
Тест ближнего рефлекса
Оценивает зрачковый компонент аккомодации. (Двумя другими компонентами аккомодации являются увеличенная толщина и кривизна линзы, а также конвергенция глаз.)
- В нормально освещенной комнате попросите пациента посмотреть на удаленную цель. Поднесите объект (например, палец) к их ближней точке (примерно на расстоянии вытянутой руки) и наблюдайте за зрачковым рефлексом, когда их фиксация смещается к ближней цели.
- Нормальный тест показывает резкое сужение.
- При диссоциации ближнего света у пациента ближний рефлекс зрачка лучше, чем световой рефлекс.
Нарушения зрачка
[1]Нарушения зрачка могут включать афферентные пути (RAPD) или эфферентные пути. Анизокория, если она не является физиологической, указывает на проблему эфферентного зрачкового пути, парасимпатического или симпатического (синдром Горнера). Нарушения парасимпатической системы нарушают световую реакцию, в том числе паралич третьего нерва и тонизирующий зрачок.Заболевания радужной оболочки, включая применение холинергических средств, также необходимо учитывать при нарушении световой реакции зрачков.
Anisocoria
Это относится к неравным ученикам. Анизокория физиологична (и безвредна) примерно у 20% людей. Новообразованная анизокория может указывать на серьезную патологию, такую как синдром Хорнера из-за расслоения сонной артерии или паралич третьего нерва из-за аневризмы.
Сначала необходимо выяснить, какой ученик ведет себя ненормально.Сравните зрачки в условиях света и тусклости:
- Если реакция на свет в одном глазу плохая (медленная, частичная или отсутствует) и анизокория более заметна в хорошо освещенной комнате, пораженный зрачок имеет аномально большой размер.
- Если оба глаза хорошо реагируют на свет, но слабое, медленное или отсутствует расширение в темноте (т. Е. Усилена анизокория), пораженный зрачок ненормально мал.
Разница между глазами не должна превышать 1 мм: оба глаза должны нормально реагировать на свет.
Односторонний большой зрачок
Это зрачок со слабым сужением в хорошо освещенной комнате. Причины включают:
Односторонний маленький зрачок
Это зрачок, плохо расширяющийся при слабом освещении. Причины включают:
- Физиологически маленький зрачок.
- Увеит с синехиями.
- Синдром Горнера.
- Зрачок Аргайл Робертсон (АР) (также может быть неправильным, обычно двусторонним — см. Ниже).
- Фармакологическое сужение (давящие капли).
Нарушение зрачкового рефлекса света
Обычно зрачки реагируют (т. Е. Сужаются) одинаково. Сравнение прямой и согласованной реакции на свет в обоих глазах помогает определить местонахождение поражения, помня, что сетчатка и зрительный нерв необходимы для афферентного сигнала и что глазодвигательный нерв обеспечивает эфферентный компонент как прямых, так и согласованных рефлексов.
- Если зрительный нерв первого глаза поврежден: прямой световой рефлекс теряется в первом глазу, как и согласованный эффект во втором глазу, поскольку он не получает сообщения.Однако глазодвигательный нерв в первом глазу не поврежден, поэтому его зрачок все равно сужается, когда свет попадает в другой глаз.
- Если зрительный нерв второго глаза поврежден, тогда, когда свет падает на (нормальный) первый глаз, второй глаз все равно будет показывать взаимное сужение, поскольку его глазодвигательный нерв не поврежден.
- Если глазодвигательный нерв первого глаза поврежден, он не может производить прямой световой рефлекс, поскольку двигательный компонент утрачивается. Однако зрительный нерв по-прежнему передает афферентный сигнал, так что другой глаз будет постоянно сужаться для света.
- Если глазодвигательный нерв второго глаза поврежден, тогда, когда свет попадает в нормальный первый глаз, не происходит добровольного сужения второго глаза.
Относительный афферентный зрачковый дефект
RAPD — это дефект прямой зрачковой реакции и обычно предполагает заболевание зрительного нерва или тяжелое заболевание сетчатки. Причины включают:
- Односторонние оптические невропатии являются частыми причинами RAPD. К ним относятся артериальные (гигантоклеточный артериит) и неартериальные причины.Обычно происходит потеря зрения или части поля зрения.
- Неврит зрительного нерва: даже очень легкий неврит зрительного нерва может привести к очень сильному RAPD.
- Тяжелая глаукома: в то время как глаукома обычно является двусторонним заболеванием, если один зрительный нерв имеет особенно серьезное повреждение, можно увидеть RAPD.
- Травматическая оптическая нейропатия: включает прямую травму глаза, травму орбиты и травмы головы, которые повреждают зрительный нерв, когда он проходит через зрительный канал.
- Опухоль зрительного нерва: это редкая причина.
- Болезнь орбиты: включая компрессионное повреждение зрительного нерва в результате орбитопатии, связанной с щитовидной железой, опухолей орбиты или сосудистых мальформаций.
- Атрофия зрительного нерва: например, атрофия зрительного нерва Лебера.
- Инфекции или воспаления зрительного нерва: криптококк может вызвать тяжелую инфекцию зрительного нерва у людей с ослабленным иммунитетом. Саркоидоз может вызвать воспаление зрительного нерва. Болезнь Лайма может поражать зрительный нерв.
- Тяжелая ишемическая болезнь сетчатки — например, ишемическая окклюзия центральной вены сетчатки, окклюзия центральной артерии сетчатки, серповидно-клеточная ретинопатия.
- Отслоение сетчатки: RAPD часто можно увидеть при отслоении макулы.
- Очень тяжелая односторонняя дегенерация желтого пятна.
- Инфекция сетчатки: цитомегаловирус, простой герпес и другие причины ретинита могут привести к RAPD, если имеется обширное заболевание.
- Амблиопия: в очень тяжелой форме может привести к RAPD.
Нереактивный зрачок
Односторонний фиксированный расширенный зрачок предполагает повреждение или сжатие третьего черепного нерва и верхнего ствола мозга.Фиксированные и расширенные зрачки у пациентов в коматозном состоянии указывают на плохой прогноз, особенно при двустороннем наличии.
Причины одностороннего нереактивного зрачка
- Посттравматический иридоциклит — например, прямая травма лица.
- Серьезная внутричерепная патология — например, увеличение внутричерепной массы, внутричерепное кровоизлияние, субарахноидальное кровоизлияние.
- Диффузная травма головного мозга.
- Паралич глазодвигательного нерва (CN III) (см. Ниже).
- Большой плохо реактивный зрачок с диплопией — наиболее частое проявление аневризмы задней соединительной артерии.
- Фармакологическая блокада.
- Глазной протез: нормальный зрачок может быть относительно сужен.
Причины двустороннего нереактивного зрачка
- Обширная внутричерепная патология — например, травма, кровотечение.
- Диффузная травма головного мозга.
- Грыжа ствола головного мозга, смерть мозга.
- Фармакологическая блокада.
Паралич третьего черепного нерва
Когда зрачок поражен параличом глазодвигательного нерва, он фиксирован и расширен (или имеет минимальную реактивность).Частично расширенный зрачок, который вяло реагирует на свет, указывает на относительный паралич CN III с сохранением зрачка. См. Также отдельную статью о поражении черепных нервов.
Паралич CN III с поражением школьника требует срочного обследования. Относительный паралич CN III с сохранением зрачка обычно носит ишемический характер и менее актуален, если не прогрессирует.
Дифференциальный диагноз паралича третьего нерва включает:
Синдром Хорнера
Это относительно редкое заболевание, вызванное нарушением снабжения симпатическим нервом глаза.Классические признаки:
- Суженный зрачок.
- Птоз.
- Отсутствие потливости лица (ангидроз).
- Энофтальм.
Синдром Хорнера отличается от физиологической анизокории закапыванием капли 4% кокаина: при физиологической анизокории это приводит к расширению, тогда как при синдроме Хорнера этого не происходит. Причины синдрома Хорнера включают доброкачественные причины (такие как мигрень, зоб и кластерная головная боль), неврологические состояния (такие как рассеянный склероз и сирингомиелия), а также опасные для жизни компрессионные поражения в любой точке длинного симпатического пути, включая опухоли, такие как опухоль Панкоста. на верхушке легкого, карцинома щитовидной железы, тромбоз кавернозного синуса и расслоение сонной артерии.
Для получения более подробной информации см. Отдельную статью о синдроме Хорнера.
Зрачки с диссоциацией в ближнем свете
В середине 1860-х годов Дуглас Аргайл Робертсон описал аномальный зрачок, который плохо реагировал на свет и быстро на аккомодацию в контексте нейросифилиса. В начале 20 века Уильям Джон Ади описал второй тип учеников, которые также могли приспосабливаться, но не реагировать. Тонический зрачок Ади обычно связан с доброкачественной периферической невропатией, а не с сифилисом.
Зрачки AR развиваются только после десятилетий нелеченой сифилитической инфекции, и в настоящее время это редкость в развитых странах. У пациента, чей зрачок «приспосабливается, но не реагирует», почти всегда есть ученик Холмса-Эди, а не ученик AR.
Можно различать два типа учеников. Реакция аккомодации у учеников AR быстрая и немедленная. Ближний ответ у тонических зрачков медленный и продолжительный.
Зрачок Холмса-Эди (тонизирующий зрачок Эйди)
- Чаще всего встречается у молодых женщин (3–4-е десятилетия).
- Состояние доброкачественное.
- Зрачок расширен на ранних стадиях и может быть неправильным.
- Зрачок медленно реагирует на свет, но быстро на аккомодацию (т. Е. На диссоциацию ближнего света).
- После сужения зрачка он ненормально долго остается маленьким (тонический зрачок).
- 80% односторонние.
- Из-за повреждения цилиарного ганглия или постганглионарных парасимпатических волокон, обычно в результате вирусной или бактериальной инфекции (например, офтальмологический опоясывающий герпес).
- Могут быть назначены корректирующие очки; никакого другого лечения обычно не требуется.
- Младенцы младше 1 года должны быть направлены к детскому неврологу, чтобы исключить семейные дистонии (синдром Райли-Дея).
- В течение нескольких месяцев или лет зрачок уменьшается в размерах и со временем становится миотическим.
- Диагноз подтверждается повышенной чувствительностью зрачка к очень слабым миотическим каплям, которые вызывают сильное сокращение аномального зрачка, а нормального — минимального.
- Иногда связано со снижением глубоких сухожильных рефлексов (синдром Холмса-Эди) ± дисфункцией вегетативных нервов.
Зрачок Аргайл Робертсон (АР)
- Обычно двусторонний (хотя он может быть асимметричным).
- Тонически узкий зрачок, который плохо или совсем не реагирует на свет, но быстро реагирует на аккомодацию (диссоциация ближнего света).
- Зрачки сложно расширить фармакологически.
- Предполагается, что это связано с двусторонним повреждением ядер среднего мозга.
- Считается высокоспецифичным для нейросифилиса, наиболее частой причины.
- Другие, очень редкие причины включают:
- Диабетическая невропатия.
- Алкогольная дегенерация среднего мозга.
- Синдром дорсального среднего мозга Парино: это вызвано опухолью шишковидной железы, которая ухудшает вертикальный взгляд и вызывает псевдо-AR зрачки.
- Энцефалит.
- Амилоидоз.
- Рассеянный склероз.
- Опухоли среднего мозга.
Зрачки среднего мозга
Это относится к двусторонним средним расширенным зрачкам, связанным с поражениями спинного среднего мозга.Диссоциация близка к свету, но это хороший ответ на миотики и мидриатики.
Неправильная форма зрачка
Зрачок человека должен быть круглым. В природе встречаются многие другие формы зрачков, включая вертикальные и горизонтальные щели, прямоугольники и полумесяцы. Причины аномальной формы зрачка включают:
- Врожденные дефекты (например, колобома).
- Иридоциклит.
- Травма радужки.
- Ученик Холмса-Ади (см. Выше).
- АР ученик (см. Выше).
- Фиксированный овальный зрачок в сочетании с сильной болью, красным глазом, помутнением роговицы и системным недомоганием предполагает острую закрытоугольную глаукому.
Структурные аномалии зрачков
Врожденные аномалии
- Аниридия — это двустороннее заболевание, возникающее в результате аномального развития нейроэктодермы. Это связано с глаукомой и серьезными системными аномалиями.
- Колобома — это необычное врожденное заболевание, характеризующееся односторонним или двусторонним частичным дефектом радужки.См. Отдельную статью о Coloboma.
- Leukocoria — это белый зрачок. Причины включают врожденную катаракту, ретинобластому, синдром персистирующей сосудистой сети плода, болезнь Коутса и ретинопатию недоношенных.
Приобретенные аномалии
- Синдром псевдоэксфолиации — характеризуется наличием серо-белого фиброзернистого материала на передней линзе. Форма и функция зрачка не затрагиваются — это существенно из-за того, что оно связано с глаукомой и может затруднить операцию по удалению катаракты.
- Разрыв сфинктера — разрыв радужки может произойти в результате тупой или проникающей травмы или во время внутриглазной хирургии. Слезы могут быть связаны с глаукомой и, если они большие, с проблемами зрения.
- Синехии — это спайки между хрусталиком и радужкой (задние синехии) или радужкой и периферической роговицей (периферические передние синехии). Они приводят к появлению зрачка неправильной формы; лечение зависит от первопричины. Увеитические задние синехии разрушаются мидриатиками, тогда как глаукоматозные передние синехии можно лечить миотиками.
Лекарства, влияющие на зрачки
Многие лекарства могут влиять на размер зрачков как при местном применении, так и при обычном приеме внутрь. Точечные зрачки, вызванные употреблением опиатов, являются препятствием для оценки пациента с травмой головы. Актуальные мидриатики широко используются в офтальмологической практике для полного обследования глаза.
Местные препараты
- Дилатинг — симпатомиметики (например, фенилэфрин, адреналин (адреналин)) и антимускариновые средства (например, циклопентолат, тропикамид, атропин).
- Суживающий — мускариновые агонисты (например, пилокарпин).
Системные препараты
- Дилатинг — симпатомиметики (например, адреналин (адреналин)) и антимускариновые средства (например, атропин), трициклические антидепрессанты, амфетамины и экстази.
- Сужение — опиаты (например, морфин и органофосфаты).
У моего пациента RAPD! Что теперь?
Относительный афферентный дефект зрачка (RAPD) может вызывать беспокойство при экзамене, поэтому понимание его возможной этиологии имеет решающее значение.Чаще всего пациенты имеют глазной анамнез или историю болезни, которая может объяснить его наличие. Например, у пациента с полной отслойкой сетчатки одного глаза в анамнезе может быть обнаружен относительный афферентный дефект зрачка. Однако некоторые пациенты обращаются с внезапной, постепенной потерей зрения или без известной потери зрения и впервые проявляют RAPD в вашем офисе.
Что теперь? Это срочно? Чем вы сейчас занимаетесь? Например, RAPD глаза 80-летнего пациента с внезапной потерей зрения может быть вторичным по отношению к гигантоклеточному артерииту.
Вот несколько клинических примеров APD, его причин и необходимых шагов при ведении таких пациентов.
Анатомия пути
Зрачковый световой рефлекс начинается в сетчатке.1-3 Есть ганглиозные клетки сетчатки, которые обслуживают только зрачковый световой рефлекс, и около 53% этих волокон пересекаются в перекрестье зрительных нервов. 4 Они представляют собой носовые волокна. Височные волокна остаются ипсилатеральными.
Оба волокна проходят по зрительному тракту и отделяются от него до латерального коленчатого ядра.Затем волокна синапсируют с претектальными ядрами на уровне среднего мозга. Отсюда световые волокна от претектальных ядер иннервируют оба ядра Эдингера-Вестфаля. Это источник согласованного светового рефлекса и причина того, что повреждение зрительного нерва или зрительного тракта не приводит к анизокории. Эфферентные волокна из ядер Эдингера-Вестфала, вегетативного подъядра третьего черепного нерва, приводят к иннервации зрачковых и цилиарных мышц. Эти преганглионарные волокна следуют за третьим нервом в орбиту и синапс в цилиарном ганглии.Постганглионарные волокна проходят по коротким задним ресничным нервам и проходят в супрахориоидальном пространстве, иннервируя зрачковый сфинктер.
Зрачковый световой рефлекс — это сумма всего светового пути. Таким образом, повреждение в любом месте пути может снизить проводимость реакции зрачков на свет.5 Вы можете обнаружить асимметричное повреждение между глазами, сравнивая прямые и относительные реакции между зрачками.
Дополнительно зрачковый световой рефлекс суммирует все поле зрения.Таким образом, тестирование зрачка может оценить величину относительного функционального поля зрения между глазами5
Чаще всего глаз, у которого проявляется RAPD, имеет ипсилатеральное повреждение до хиазмы. Например, RAPD может быть вызван ипсилатеральной глиомой зрительного нерва. Напротив, это уникальный пример поражения зрительного тракта. В этом случае RAPD присутствует в глазу, в котором повреждено височное поле зрения. Это поддерживает существование больших перекрещивающихся носовых волокон в перекресте зрительных нервов.Следовательно, RAPD появится в глазу напротив поражения зрительного тракта. 4,6
Возможные диагнозы
В некоторых статьях предполагается, что RAPD может возникать в результате рассеяния света, вызванного очень плотной асимметричной катарактой. Однако с клинической точки зрения плотная катаракта никогда не должна использоваться для объяснения наличия RAPD.7
Наличие RAPD чаще всего указывает на относительное заболевание зрительного нерва.8 Амблиопический глаз может иметь легкую RAPD, но сначала необходимо исключить патологию зрительного нерва.
Кроме того, RAPD может быть вызван значительной патологией сетчатки. Например, большой макулярный рубец, значительная отслойка сетчатки и центральная артерия сетчатки или ишемическая окклюзия центральной вены сетчатки могут привести к афферентному дефекту зрачка. 1–3
Я предлагаю применять поэтапный подход, когда пациент поступает с RAPD. В частности:
Спросите, знает ли пациент об изменениях зрения. Если да, то являются ли эти изменения острыми или постепенными? Острая оптическая нейропатия или отслоение сетчатки могут быть связаны с внезапной потерей зрения, в то время как постепенная потеря зрения может свидетельствовать о существовании компрессионного поражения.
Выявить значительный глазной и медицинский анамнез . Есть ли у пациента в анамнезе сосудистые заболевания, рак, аутоиммунные заболевания, недавние инфекции или травмы?
Внимательно осмотрите пациента, уделяя особое внимание сетчатке и зрительному нерву. Находки зрительного нерва могут быть незаметными или отсутствовать. Например, относительно нормальный нерв может присутствовать при ретробульбарном неврите зрительного нерва. Вот почему проверка цветового зрения и периметрия так важны для оценки.
Необходимость направления для дальнейшего тестирования зависит от конкретного случая. Если анамнез пациента и обследование сетчатки не предлагают очевидного объяснения APD, следует предположить, что причиной этого является состояние, поражающее зрительный нерв или зрительный тракт. Следует немедленно провести проверку поля зрения и цветового зрения.
В зависимости от состояния пациента, возможно, потребуется направить на неотложную нейровизуализацию и лабораторные исследования. Например, человеку, который поступает с RAPD в результате опухшего зрительного нерва и лейкемии в анамнезе, потребуется экстренная визуализация и лучевая терапия, если опухший нерв представляет лейкемическую инфильтративную оптическую невропатию.
Следующие случаи иллюстрируют важность дифференциальной диагностики и результатов обследования для установления причины RAPD.
Случай 1: Постепенная потеря зрения
59-летний белый мужчина обратился с жалобами на постепенное ухудшение зрения правого глаза. Его глазной анамнез был отмечен тупой травмой того же глаза 10 лет назад. В его истории болезни были выявлены гипертония, гепатит С и мигрень.Его текущие лекарства — гидрохлоротиазид и топамакс (топирамат, Ortho-McNeil-Janssen Pharmaceuticals).
Острота зрения вошедших и наиболее скорректированных пациентов была 20/200 OD. и 20/20 O.S. Его зрачки были равными, круглыми и немного менее реактивными на световой О. Зрительные поля конфронтации были сильно ограничены O.D. и полный до отсчета пальцев О.С. У него были полноцветные пластины в открытом состоянии, но он не мог видеть внешний диаметр тестовой пластины. При обследовании переднего отрезка с помощью щелевой лампы выявлена секторальная атрофия радужки O.D. и небольшой периферический рубец роговицы О.С.
Его внутриглазное давление (ВГД) измерялось 29 мм рт.ст. и 13 мм рт. ст. Гониоскопия выявила широко открытые углы O.U. с пигментом 3+ степени O.D. и следовой пигмент O.S.
Исследование расширенного глазного дна показало, что отношение чашки к диску составляет 0,99 x 0,99 наружного диаметра. и 0,3 x 0,3 O.S. Слой нервных волокон сетчатки практически отсутствовал. и нормальный О.С. (рисунки 1 и 2) . Нижний нейроретинальный край выглядит стертым. Каждая макула и периферическая сетчатка не примечательны.
| 1, 2. Исследование расширенного глазного дна у этого пациента с травматической глаукомой показало, что слой нервных волокон сетчатки в значительной степени отсутствует O.D. (слева) и нормальный О.С. Нижний нейроретинальный край выглядит стертым. |
Humphrey 24-2 SITA Standard подтвердил дефект верхнего поля, включающий фиксацию в правом глазу и полное поле зрения слева (рис. 3 и 4) .
Диагностика. Пациент с травматической глаукомой О.Д.
Лечение и последующее наблюдение. Мы проинформировали пациента о его состоянии и начали принимать тимолол 0,5% два раза в день. О. и Travatan Z (травопрост, Alcon) q.h.s. О. Мы проинструктировали его вернуться для наблюдения через две недели.
Мы установили целевое значение ВГД около 10 мм рт. При последующем наблюдении его ВГД составляло 11 мм рт. Ст. и 9 мм рт. ст.
| 3, 4.Humphrey 24-2 SITA Standard подтвердил превосходный дефект поля OD. включая фиксацию и полное поле зрения О.С. |
Обсуждение. Определенно глаукоматозное повреждение зрительного нерва O.D. отвечал за APD. Учитывая высокое ВГД, наиболее вероятной причиной была глаукома.
Хотя в анамнезе тупая травма объясняет одностороннее предлежание в этом случае, такая асимметрия не характерна для глаукомы. Без травмы в анамнезе компрессионное поражение могло быть возможно при случайном повышении ВГД.Обратите внимание, что APD присутствовал бы даже при почти нормальной остроте зрения, учитывая разницу в купировании.
Если ВГД пациента было низким и имелась травма в анамнезе, можно было бы считать, что глаукома выгорела, но сначала необходимо исключить неглаукоматозную оптическую нейропатию путем визуализации пациента.
Наконец, наш пациент принимал Topomax, лекарство от судорог / мигрени, которое в анамнезе вызывает острую глаукому через задний зрачковый блок.9 Но такая картина была бы острой, с более высоким ВГД, сопутствующей болью и отслойкой сосудистой оболочки глаза.
Случай 2: Amaurosis Fugax
53-летний темнокожий мужчина вернулся в клинику для последующего наблюдения в течение одной недели после эпизодов периодического потемнения зрения O.D. продолжительностью около 20 минут каждое. Связанных симптомов не было. Его первоначальное обследование глаз клинически не выявило.
В его медицинском анамнезе указывалось на плохо контролируемую гипертензию и гиперхолестеринемию, по поводу которых он принимал атенолол и симвастатин соответственно. Он отрицал слабость, онемение, головную боль или трудности с речью.
Учитывая его симптомы, однако, мы отправили пациента на неотложный общий анализ крови (CBC) с дифференциальными тестами, тестами на протромбиновое время (PT) и частичное тромбопластиновое время (PTT), тромбоциты, дуплекс сонной артерии и эхокардиограмму; все было нормально.
В качестве меры предосторожности мы назначили ему 325 мг аспирина и сказали ему вернуться в клинику через неделю для последующего наблюдения. Мы также сказали ему немедленно явиться в отделение неотложной помощи, если он заметил какую-либо не восстанавливающуюся потерю зрения, периферическую слабость или онемение.
При последующем осмотре пациент сообщил, что зрение его правого глаза ухудшилось через четыре дня после последнего осмотра, и что в это время он мог видеть только световые и грубые цифры. Он отрицал любую боль, периферическую слабость или онемение.Пациент утверждал, что у него не было возможности явиться на обследование после потери зрения.
Его начальная острота зрения без коррекции — счет пальцев на одной ноге, без улучшения остроты зрения. и 20/30 + 2 О.С. При осмотре неделей ранее его острота зрения была 20/25 О. и 20/30 O.S.
Его зрачки были равными, круглыми, светочувствительными, с относительным дефектом афферентного зрачка на правом глазу. Пациент не мог реагировать на конфронтацию полей зрения в правом глазу и был полон до счета пальцев в левом глазу.Его ВГД измерялось 14 мм рт.ст. Обследование с помощью щелевой лампы не было примечательно.
При осмотре глазного дна с расширением был обнаружен отечный зрительный нерв с белыми отечными и ишемическими участками во всех четырех квадрантах правого глаза (рис. 5) . Левый глаз ничем не примечателен.
| 5. Расширенное исследование глазного дна у этого пациента с окклюзией центральной артерии сетчатки выявило отек зрительного нерва. с белыми отечными и ишемическими участками во всех четырех квадрантах. |
Лечение и последующее наблюдение. Никакого лечения не было показано, поскольку окклюзия произошла более чем за 24 часа до обращения пациента. Сетчатка уже разрушена из-за ишемии.10 Мы обратились к специалисту по сетчатке, который не рекомендовал флюоресцентную ангиографию.
Мы проинформировали пациента о его состоянии и сообщили ему, что его зрение вряд ли улучшится.Мы также направили его обратно к лечащему врачу для дополнительной оценки и предприняли те же меры предосторожности, что и в конце предыдущего обследования.
Пациентка была запланирована на наблюдение в глазной клинике через месяц. При последующем наблюдении улучшения зрения не было.
Обсуждение. Amaurosis fugax — это неотложная офтальмологическая и медицинская помощь. Чаще всего это вызвано эмболами, выброшенными из сонной артерии или сердца; в конечном итоге это вызывает окклюзию артериол сетчатки и / или окклюзию в любом другом месте тела.
Пациенты с амаврозом фугакс обычно страдают гипертонией, диабетом или гиперхолестеринемией. В результате, помимо глазных осложнений, пациенту грозит поражение сосудов головного мозга (ЦВА).
Таким образом, пациентов необходимо направлять в отделение неотложной помощи, чтобы исключить активное выброс эмболов из сонной артерии, сердечных клапанов или дуги аорты. Если пациенту с этими симптомами 56 лет и старше, следует учитывать гигантоклеточный артериит (ГКА).11 Другие состояния, такие как синдром антифосфолипидных антител и системная красная волчанка, также могут привести к окклюзии артериол. Больной не лечился в этих условиях.
Окклюзии центральной артерии менее 24 часов можно помочь вмешательством, в том числе снижением ВГД, выполнением массажа глаз и попыткой вазодилатации за счет повышения уровня углекислого газа в крови (это достигается за счет того, что пациент дышит в бумажный пакет). Тромболитические агенты, разрушающие сгустки, показали некоторый успех.12,13
Однако трудно отличить успешное лечение от спонтанного разрешения.
Независимо от того, есть ли у вашего пациента афферентный дефект зрачка, вызванный идентифицируемой окклюзией центральной артерии сетчатки или только с симптомами fugax амавроза, ему или ей требуется срочное медицинское обследование, чтобы избежать возможной сердечно-сосудистой патологии и / или внезапной смерти.
Случай 3: Мое видение нечеткое
52-летний белый мужчина обратился с жалобой на нечеткое зрение в правом глазу при пробуждении.Он отрицал наличие в анамнезе травм, глазных болей или фугаксного амавроза. В его истории болезни указана гипертония, по поводу которой он принимает лизиноприл.
Его острота зрения на входе и точечное зрение были 20/100 OD. и 20/20 O.S. Его экстраокулярная моторика была полной, без боли при движениях глаз. Зрительные поля конфронтации были сужены ниже в правом глазу и были заполнены до счетчика пальцев в левом. Его зрачки были равными, круглыми и реагировали на свет, с умеренным RAPD O.D. Пациент мог видеть четыре из 14 цветных пластинок О.Д. и все пластины О.С. При обследовании с помощью щелевой лампы выявлен блефарит O.U. Измеренное ВГД — 17 мм рт. Ст. и 15 мм рт. ст.
| 6. Обследование расширенного глазного дна у этого пациента с неартериальной ишемической оптической невропатией показало гиперемированный, отечный зрительный нерв в правом глазу, с умеренно ослабленными артериолами и ничем не примечательной макулой. |
Поле зрения Humphrey 24-2 SITA Standard показывает нижний высотный дефект O.D. и полное поле О.С. (рисунки 7 и 8) . При дополнительном допросе пациентка отрицала использование каких-либо дополнительных лекарств, в том числе препаратов для лечения эректильной дисфункции.
Диагностика. Пациент страдает типичной неартериальной передней ишемической оптической нейропатией (NAION) с сосудистыми заболеваниями в анамнезе.
Лечение и последующее наблюдение . Мы проинформировали пациента, что для этого состояния нет лечения. Мы начали его профилактически с 81 мг аспирина и предупредили его не использовать лекарства от эректильной дисфункции, потому что они могут вызвать аналогичное явление в другом глазу.
Мы объяснили, что зрение его правого глаза может не улучшиться и что у него примерно 20% риск того, что такое же событие произойдет в левом глазу. Мы проинструктировали его вернуться через неделю для наблюдения.Зрение при последующем наблюдении не изменилось.
7, 8. Поле зрения Humphrey 24-2 SITA Standard показывает нижний высотный дефект O.D. (слева) и полное поле О.С.
Обсуждение. Афферентные дефекты зрачка чувствительны к патологии зрительного нерва. Мы диагностировали состояние пациентов на основании результатов клинического обследования, включая соотношение чашки и диска, поля зрения и историю сосудистых заболеваний.
При отсутствии сосудистых факторов риска или у пациентов моложе 40 лет всегда следует исключать инфекционную, воспалительную, инфильтративную или медикаментозную оптическую нейропатию. Например, оптическая нейропатия, вызванная виагрой (силденафил, Pfizer), хорошо задокументирована.14 Кроме того, замешана также амиодарон, лекарство, используемое для лечения сердечной аритмии.15,16
Вы должны исключить ГКА у пациентов старше 56 лет. Для этого требуются тесты на скорость оседания и С-реактивный белок.Неврит зрительного нерва, который также является острым явлением, обычно является ретробульбарным и чаще встречается у пациентов моложе 50 лет; пациенты чаще всего испытывают боль при движении глаз. Таким образом, любого пациента с заболеванием зрительного нерва, которое нельзя отнести к типичному NAION, необходимо срочно обследовать и визуализировать.
Когда у пациента имеется относительный афферентный дефект зрачка, правильная дифференциальная диагностика ваших клинических признаков и симптомов может помочь направить вас к своевременному и надлежащему направлению.Главное — не паниковать. Позвольте истории болезни, осмотру и дополнительному тестированию помочь вам определить, как обращаться с пациентом с APD.
Доктор Канеллос работает в системе здравоохранения Нью-Йорк Харбор, штат Вирджиния, в учреждениях Бруклина и Сент-Олбанса. Он является адъюнкт-доцентом клинического профессора в Колледже оптометрии Государственного университета Нью-Йорка.
1. Weinstein JM. Ученик. Доступно на: www.ophthalmic.hyperguides.com/tutorials/neuro/ pupil / default.asp (по состоянию на 10 апреля 2008 г.).
2. Дуонг Д.К., Лео М.М., Митчелл Э.Л. Нейроофтальмология. Emerg Med Clin N Am 2008 Feb; 26 (1): 137-80, vii.
3. Jun W. Аномалии учащихся: реакция и красные флажки. Доступно по адресу: http://opt.pacificu.edu/ce/
catalog / pupil_anomalies / index.html (по состоянию на 17 марта 2008 г.).
4. Чен С.Дж., Шойфеле М., Шет М. и др. Изолированный относительный зрачковый дефект, вторичный по отношению к компрессии контралатерального среднего мозга.Arch Neurol 2004 Сентябрь: 61 (9): 1451-3.
5. Альберт Д.М., Якобец Ф.А. Принципы и практика офтальмологии. 2-е изд. Том 5. Филадельфия: W.B. Saunders Co., 2000: 4029-51.
6. Кардон Р., Кавасаки А., Миллер Н. Происхождение относительного афферентного зрачкового дефекта при поражении зрительного тракта. Офтальмология, август 2006 г .; 113 (8): 1345-53.
7. Хван Дж. М., Ким С., Ким Дж. Относительный афферентный дефект зрачка у пациентов с асимметричной катарактой. J Cataract Refract Surg 2004 Январь; 30 (1): 132-6.
8. Вильгельм Х., Петерс Т., Лдтке Х., Вильгельм Б. Распространенность относительных дефектов зрачка у нормальных субъектов. Дж. Нейроофтальмол 2007 Декабрь; 27 (4): 263-7.
9. Sankar PS, Pasquale LR, Grosskreutz CL. Увеальный выпот и вторичная закрытоугольная глаукома, связанные с применением топирамата. Arch Ophthalmol, август 2001 г .; 119 (8): 1210-1.
10. Хайрех С.С., Колдер Х.Э., Вайнгейст Т.А. Окклюзия центральной артерии сетчатки и время толерантности сетчатки. Офтальмология 1980 Янв; 87 (1): 75-8.
11.Хайрех С.С., Подхайский П.А., Раман Р., Циммерман Б. Гигантоклеточный артериит: валидность и надежность различных диагностических критериев. Am J Ophthalmol 1997 Mar; 123 (3): 285-96.
12. Валле Дж. Н., Пакес М., Эймар А. и др. Комбинированная центральная артерия сетчатки и венозная обструкция: экстренный офтальмологический артериальный фибринолиз. Радиология 2002 Май; 223 (2): 351-9.
13. Шмидт Д.П., Шульте-Монтинг Дж., Шумахер М. Прогноз окклюзии центральной артерии сетчатки: местный внутриартериальный фибринолиз по сравнению с консервативным лечением.AJNR Am J Neuroradiol 2002 Сентябрь; 23 (8): 1301-7.
14. Фраунфельдер Ф.В., Померанц, HD, Иган РА. Неартеритическая передняя ишемическая оптическая нейропатия и силденафил. Arch Ophthalmol 2006 Май; 124 (5): 733-4.
15. Джафари-Фешараки М, Шейнман ММ. Побочные эффекты амиодарона. Pacing Clin Electrophysiol 1998 Jan; 21 (1 Pt 1): 108-20.
16. Макалузо, округ Колумбия, Шульц В.Т., Фраунфельдер Ф.Т. Особенности оптической нейропатии, вызванной амиодароном. Am J Ophthalmol. 1999 Май; 127 (5): 610-2.
Vol.№: 145: 09 Выпуск: 15.09.2008
Изолированный относительный афферентный дефект зрачка, вторичный по отношению к компрессии контралатерального среднего мозга | Офтальмология | JAMA Neurology
Фон Относительные афферентные дефекты зрачка обычно связаны с ипсилатеральными поражениями передних зрительных путей.
Объектив Описать пациента, который прошел обследование по поводу головной боли и у которого был обнаружен изолированный левый относительный афферентный дефект зрачка без каких-либо других неврологических симптомов.
Дизайн Мы рассматриваем нейроанатомию зрачкового пути светового рефлекса и подчеркиваем назотемпоральное смещение перекрестных выступов волокон, которое объясняет относительный афферентный зрачковый дефект, противоположный описанному поражению.
Результат Магнитно-резонансная томография головного мозга выявила опухоль пинеальной железы, сдавливающая правый ростральный средний мозг.
Заключение В редких случаях относительный афферентный дефект зрачка может иногда возникать вторично по отношению к поражениям в постхиазмальных путях.В этих обстоятельствах будет наблюдаться дефект зрачка, противоположный стороне поражения.
Относительный афферентный дефект зрачка (RAPD) характеризуется расширением зрачка при освещении глаза во время теста с качающимся фонариком. Присутствие этого признака означает нарушение передачи световой информации по пути сужения зрачкового света от сетчатки к ростральным контурам среднего мозга, участвующим в этом рефлексе.Относительные афферентные дефекты зрачка чаще всего связаны с поражением зрительного нерва. Например, у пациентов с односторонним невритом зрительного нерва наблюдается снижение скорости проводимости в пораженном нерве. Во время освещения незатронутого глаза можно оценить как прямые, так и согласованные зрачковые реакции. Быстрая передача этой информации приводит к одновременной иннервации ядра Эдингера-Вестфаля, что в конечном итоге обеспечивает парасимпатическую иннервацию сфинктерным волокнам радужки через глазодвигательный черепной нерв.Однако во время быстрого перемещения источника света к пораженной стороне нарушение скорости проводимости зрительного нерва (или потеря аксонов зрительного нерва) задерживает поступление информации о зрачковом свете, поступающей в ствол мозга, и исследователь может идентифицировать выход или выход из строя. расширение зрачков. Хотя волокна сетчатки, связанные с этим рефлексом, передают информацию как в ипсилатеральный, так и в контралатеральный средний мозг, наблюдается небольшое перекрестное смещение, при этом около 53% волокон пересекаются в перекрестье зрительных нервов (в основном происходит из носовой сетчатки) и 47% остаются ипсилатеральными.Эта анатомическая организация пути сужения зрачков приводит к возможности возникновения RAPD во время освещения глаза напротив перекреста зрительных нервов, тракта или поражения среднего мозга (рисунок). Здесь мы описываем пациента, у которого был изолированный признак левого RAPD, вторичный по отношению к опухоли пинеальной железы, сдавливающей правый дорсальный средний мозг на уровне плеча верхнего холмика.
Рисунок.
A, Т1-взвешенное изображение аксиального магнитного резонанса опухоли пинеальной железы, сдавливающей правый дорсоростральный средний мозг (стрелки).B. На соответствующем осевом рисунке показаны компоненты зрачкового пути светового рефлекса. Существует асимметрия в паттерне пересечения этого пути: 53% проекций сетчатки (происходящих преимущественно из носовой сетчатки) перекрещиваются в перекрестье зрительных нервов, тогда как 47% остаются ипсилатеральными. В ретрохиазмальном плане эти зрачковые световые проекции проходят по зрительному тракту (номер 4), пока не входят в плечо верхнего бугорка (номер 13, стрелка). Назотемпоральное смещение пересекающихся волокон зрачкового светового рефлекса приводит к противоположному левому относительному афферентному дефекту зрачка.Перепечатано с разрешения Nieuwenhuys R, Voogd J и van Huijzen C. The Human Central Nervous System: A Synopsis and Atlas . Гейдельберг, Германия: Springer-Verlag; 1988: 182.
27-летний мужчина без истории болезни был направлен в неврологическую клинику для оценки головной боли. Результаты его физического осмотра были нормальными, за исключением наличия левой RAPD. Острота зрения с обеих сторон была 20/20 с полными полями зрения при прикроватном исследовании.Зрачки были равны по размеру и реактивности на прямое световое освещение. Однако во время теста с качающимся фонариком мы отметили безошибочное присутствие левого RAPD. При осмотре глазного дна были обнаружены нормальные диски зрительного нерва без признаков отека диска зрительного нерва, бледности или атрофии. Не было свидетельств наклона головы, птоза, межъядерного офтальмопареза, паралича четвертого нерва или перекоса. Экстраокулярные движения полные. Было нормальное окулярное выравнивание и нормальные протоки и версии. При тестировании альтернативного укрытия не было обнаружено свидетельств вертикального или косого косоглазия.Преследование и вестибулярные движения глаз были нормальными. Не было никаких доказательств первичного положения, вызванного взгляда, отскока или конвергентного нистагма втягивания.
Магнитно-резонансная томография головного мозга с инфузией гадолиния выявила большую опухоль шишковидной железы. Было обнаружено, что масса сдавливает правый дорсальный средний мозг на уровне плеча верхнего холмика (рисунок). Несмотря на очевидное поражение церебрального водопровода, свидетельств гидроцефалии не было. Патологии зрительных нервов не выявлено.Впоследствии головная боль у пациента прошла спонтанно, и он был направлен в отделения нейрохирургии и нейроонкологии для дальнейшего обследования.
Размер покоящегося зрачка контролируется количеством света, падающего на сетчатку, и зависит от целостности и относительной активности этих дискретных вегетативных путей. Аксоны ганглиозных клеток сетчатки носа перекрещиваются в перекрестье зрительных нервов и соединяются с волокнами, происходящими из височной сетчатки другого глаза.В совокупности эти волокна составляют зрительный тракт. Было установлено, что фоторецепторы более плотно распределены в носовой части по сравнению с височной частью сетчатки. При таком анатомическом расположении имеется соответствующее асимметричное разделение нервных волокон в зрительных путях, выходящих из носовой и височной сетчатки. В частности, было подсчитано, что соотношение пересеченных и непересеченных афферентных зрачковых волокон составляет 53:47 (рисунок). 1
Большинство аксонов сетчатки предоставляют афферентную информацию латеральному коленчатому ядру на пути к первичным зрительным областям калькариновой коры.Однако примерно 10% волокон обходят латеральное коленчатое ядро и передаются в претектальную область рострального среднего мозга. Эти волокна проходят через плечо к синапсу на уровне верхнего бугорка. Нейроны второго порядка впоследствии передают информацию о зрачковом свете в ядра Эдингера-Вестфала с обеих сторон. Эта двойная и почти одновременная иннервация обеспечивает анатомическую основу как для прямых, так и для согласованных световых рефлексов. Из ядра Эдингера-Вестфаля третичные парасимпатические нейроны перемещаются в поверхностном дорсомедиальном аспекте ипсилатерального оккуломоторного нерва, чтобы достичь цилиарного ганглия.Затем ганглии дают от 8 до 10 коротких ресничных нервов, которые подразделяются на от 16 до 20 ветвей. Большинство этих ветвей снабжают цилиарную мышцу, чтобы контролировать форму хрусталика. Примерно 3% этих волокон в конечном итоге сходятся и иннервируют мышцы зрачкового сфинктера (способствуя сужению), тем самым способствуя регулированию размера зрачка.
Относительные афферентные дефекты зрачка классически связаны с поражениями ипсилатеральной сетчатки или зрительного нерва.Из-за асимметричного распределения фоторецепторов в носовой и височной сетчатке и соотношения пересеченных и непересеченных волокон в хиазме, RAPD также может быть результатом поражений контралатерального зрительного тракта и среднего мозга. Претектальный афферентный зрачковый путь является продолжением волокон зрительного тракта. Таким образом, поражение тех волокон, которые ответвляются от зрительного тракта во время их траектории к дорсальному среднему мозгу, также может привести к контралатеральному RAPD. В отличие от поражений сетчатки, зрительного нерва и зрительного тракта, не должно возникать никаких дефектов поля зрения, когда поражения затрагивают эту конечную часть афферентного зрачкового пути.Кроме того, RAPD без зрительной дисфункции может возникать при поражениях, которые выборочно прерывают зрачковые афференты к претектальному ядру, или в результате повреждения самого претектального ядра. У большинства пациентов, описанных в литературе с RAPD, противоположным поражению переднего пути, также проявлялись дополнительные неврологические признаки и симптомы. 2 -6 В конечном итоге RAPD может возникать при ипсилатеральных поражениях сетчатки, зрительного нерва и перекреста зрительных нервов или при контралатеральных поражениях зрительного тракта, плеча верхнего бугорка и претектальной области.
Для корреспонденции: Эллиот М. Фроман, доктор медицины, доктор философии, отделение неврологии Юго-Западного медицинского центра Техасского университета в Далласе, 5323 Harry Hines Blvd, Dallas, TX 75235 ([email protected]).
Принята к публикации: 25 февраля 2004 г.
Вклад авторов: Концепция и дизайн исследования : Чен и Фроман. Сбор данных : Чен, Шойфеле, Шет, Тораби и Фроман. Анализ и интерпретация данных : Чен, Хоган и Фроман. Составление рукописи : Чен и Фроман. Критический пересмотр рукописи для важного интеллектуального содержания : Шойфеле, Шет, Тораби, Хоган и Фроман. Административная, техническая и материальная поддержка : Тораби, Хоган и Фроман. Научное руководство : Фроман.
1.Купфер CChumbley LDowner J Количественная гистология зрительного нерва, зрительного тракта и латерального коленчатого ядра человека. J Anat 1967; 101393-401PubMedGoogle Scholar3.Johnson RBell R Относительный афферентный зрачковый дефект при поражении претектального афферентного зрачкового пути. Can J Ophthalmol 1987; 22282-284PubMedGoogle Scholar4.Forman SBehrens Модель JSpector RHilal S Относительный афферентный зрачковый дефект с нормальной зрительной функцией. Arch Ophthalmol 1990; 1081074-1075PubMedGoogle ScholarCrossref 5. Гиркин CPerry JMiller N Относительный афферентный дефект зрачка без каких-либо дефектов зрения. Arch Ophthalmol 1998; 1161544-1545PubMedGoogle ScholarCrossref 6.King JGaletta SFlamm E Относительный афферентный зрачковый дефект с нормальным зрением при глиальной опухоли ствола мозга. Неврология 1991; 41945- 946PubMedGoogle ScholarCrossrefТестирование учеников: значение для диагностики
Тестирование зрачка может выявить серьезные заболевания сетчатки и нейроофтальмологические заболевания, поэтому его следует включать в каждое комплексное обследование глаз.При тщательном клиническом обследовании этот тест может помочь в диагностике и лечении многих из этих состояний на уровне первичной медико-санитарной помощи. В этой статье рассматриваются наиболее часто встречающиеся расстройства зрачка и то, как врачи могут обнаружить их с помощью стандартного тестирования зрачков.
Нейроанатомия
Значимая интерпретация результатов зрачков требует твердых практических знаний анатомии светового рефлекса и автономной иннервации зрачковых реакций. Зрачковый свет и реакции ближнего света находятся под парасимпатической иннервацией.Световой ответ зрачка состоит как из афферентного, так и из эфферентного пути. Афферентный путь отвечает за передачу импульса входящего света через фоторецепторы сетчатки, через зрительный нерв к хиазме и зрительному тракту, а затем отделяется от тракта сразу кпереди от латерального коленчатого тела (LGN) перед перемещением к средний мозг с двух сторон проецируется на претектальные ядра. 1 Зрачковые волокна синапса в претектальных ядрах среднего мозга и перемещаются к двум ядрам Эдингера-Вестфаля глазодвигательного нерва (CN III), начиная эфферентный путь. 1
| |
| Рис. 1. Фильтры нейтральной плотности могут быть полезны при оценке относительных афферентных дефектов зрачка. |
Благодаря этой нейроанатомии мы можем объективно измерить целостность афферентного пути, наблюдая прямые и согласованные световые ответы. Например, прямая реакция правого глаза (и согласованная реакция левого глаза) указывает на целостность афферентного пути на правой стороне.Это также причина того, почему поражение зрительного нерва или зрительного тракта не приводит к анизокории или разнице в размере зрачка между двумя глазами. Затем эфферентные волокна зрачка перемещаются вместе с CN III обратно к орбите, где они синапсируют в цилиарном ганглии, причем 3% постганглионарных волокон иннервируют сфинктерную мышцу радужной оболочки (что допускает миоз), а оставшиеся 97% иннервируют цилиарное тело ( что позволяет для проживания). 1
Окуло-симпатическая иннервация глаза состоит из трехнейронной дуги.Возникая в заднем гипоталамусе, нейрон первого порядка спускается через ствол мозга к синапсу в цилиоспинальном центре Баджа между уровнями восьмого шейного и четвертого грудных позвонков (C8-T4). Нейрон второго порядка покидает спинной мозг и проходит через верхушку легкого в синапс в верхнем шейном ганглии. Нейроны третьего порядка дают начало постганглионарным аксонам, которые покидают верхний шейный ганглий и проходят по ходу внутренней сонной артерии через кавернозный синус, где встречаются с офтальмологическим отделом тройничного нерва (V1) и офтальмологическим отделом. артерия, идущая к глазу.Нейроны, путешествующие по офтальмологической артерии, продолжают иннервировать мышцу Мюллера для контроля век, тогда как нейроны, путешествующие с V1, проходят через цилиарный ганглий, чтобы иннервировать мышцу-расширитель радужной оболочки, что делает возможным мидриаз. 2,3
Фармакологическое исследование синдрома Горнера15 | |||||||||||||||||||||||||||||||
| Местоположение поражения | Для диагностики | Апраклонидин 0.5% -1% | Гидроксиамфетамин 1% | Фенилэфрин 1% | |||||||||||||||||||||||||||
| Нормальный зрачок (без поражения) | Дилатирует | Не расширяется | Дилатирует | Не расширяется 124 | Не расширяется | Расширяет зрачок (и устраняет анизокорию) | Расширяет | ||||||||||||||||||||||||
| Третий порядок (пост-ганглионарный) | Не расширяется | Расширяет | Расширяет Тест|||||||||||||||||||||||||||||
| Фармакологическое исследование расширенного зрачка с использованием пилокарпина | ||||
| Находка | Пилокарпин 0.125% | Пилокарпин 1% | ||
| Нормальный зрачок | Не сужается | Сужает | ||
| Зрачок Ади | Сужает | III Пасту12 | Обычно не сужается1 | Сужает |
| Фармакологическое расширение | Не сужает | Не сужает | ||
Из-за согласованной реакции только один функционирующий зрачок необходим для проверки RAPD на любом глазу.При тестировании только одного ученика тест на раскачивание фонарика выполняется так же, как и с двумя работающими учениками; однако наблюдается только реактивный зрачок. Прямые и согласованные реакции сравниваются в реактивном зрачке, и если зрачок сужается больше при прямом освещении, чем при согласованном, то RAPD присутствует в противоположном глазу с нереактивным зрачком. Если реактивный зрачок сужается больше при согласованной стимуляции, чем при прямом освещении, RAPD существует в глазу с реактивным зрачком.Это известно как определение APD с помощью реверса.
Оценка формы и размера зрачка
Зрачки должны быть круглыми, симметричными и располагаться по центру радужной оболочки. На размер зрачка влияют гладкие мышцы, находящиеся под контролем вегетативной нервной системы, причем сфинктер радужки (парасимпатическая иннервация) имеет более мощный контроль, чем расширитель радужки (симпатическая иннервация), в поддержании размера зрачка и контроле количества света, попадающего в глаз. 6
Из-за изменений в освещении и размещении размер зрачка пациента постоянно меняется.Одним из начальных элементов тестирования зрачка должно быть измерение диаметра зрачка пациента для выявления любых признаков анизокории. При нормальном освещении размер зрачка среднего взрослого человека составляет около 3,5 мм, но может варьироваться от 1,0 мм до 10 мм и уменьшаться с возрастом из-за старческого миоза. 7 Разница в 0,4 мм или больше между двумя глазами считается клинически значимой. 8 Если у пациента есть анизокория, обычно аномален только один зрачок, и этиология может быть физиологической (которая встречается примерно у 20% нормальных пациентов), фармакологической или патологической по своей природе. 9,10
Любая анизокория должна быть дополнительно оценена путем повторной оценки размера зрачка как при ярком, так и при темном освещении, чтобы помочь изолировать парасимпатические и симпатические пути соответственно. Если при ярком освещении разница между размерами зрачка становится больше, то больший зрачок является аномальным, что указывает на парасимпатическую денервацию. Если разница становится больше при темном освещении, меньший зрачок является аномальным из-за аномальной симпатической иннервации.
В любой ситуации тщательный и вдумчивый анамнез должен сопровождать любую подозреваемую аномалию зрачка, которая может дать ключ к правильному диагнозу, например, принимал ли пациент недавно или контактировал с лекарствами или агентами, которые могут повлиять на размер зрачка, или они имеют в анамнезе недавнюю травму или операцию. Клиницисты могут также взглянуть на старые фотографии или водительские права пациента, чтобы лучше понять возможное начало или продолжительность.
Если анизокория носит физиологический характер, разница в размере зрачка между двумя глазами должна оставаться постоянной при любых условиях освещения.Физиологическая анизокория редко превышает 1 мм, может меняться день ото дня и даже может переключать глаза. 9,10 При подозрении на физиологическую анизокорию дальнейшая фармакологическая оценка не требуется, хотя клиницисты всегда должны исключать другие нейропатологии.
Фармакологическое тестирование зрачка
При наличии нормальной реакции зрачка фармакологическое тестирование зрачка может помочь дифференцировать различные причины анизокории. Во-первых, врачу необходимо определить, какой из учеников является проблемным.
Проблемы маленького зрачка
Если анизокория больше в темноте, практикующие должны сосредоточиться на меньшем зрачке как на аномальном зрачке и исследовать нарушение окуло-симпатической системы. Общие причины включают:
• Фармакологическое сужение. Если это происходит из-за системных препаратов, таких как морфин, героин или кодеин, миоз обычно двусторонний. Если сужение одностороннее, пациент мог использовать холинергический агонист, такой как пилокарпин, или имел контакт со специфическим антихолинэстеразным агентом, таким как средство от блох / клещей, которое может вызвать усиленный парасимпатический эффект.
| |
| Рис. 2. Синдром Горнера OS с ипсилатеральным миозом и птозом. |
• Синдром Хорнера. Синдром Хорнера, также известный как окуло-симпатический парез, представляет собой прерывание где-то на длинном пути окулосимпатического нерва между его истоком в гипоталамусе и глазом. Классическая триада симптомов включает односторонний птоз, ипсилатеральный миоз и лицевой ангидроз, хотя эти результаты могут быть разными по форме (, рис. 2, ). 11 Одна треть случаев является идиопатической без очевидной основной причины. 4 Еще от 4% до 13% имеют врожденную этиологию и характеризуются гетерохромией радужной оболочки, причем более светлая радужка является пораженным глазом. 4,12
Врожденные случаи являются результатом травмы, полученной во время родов, или идиопатической причины, возникшей в возрасте до двух лет. 12 Общая этиология приобретенного преганглионарного синдрома Хорнера включает, помимо прочего: инсульт, травму, хирургическое вмешательство, расслоение аорты или сонной артерии, опухоль Панкоста и туберкулез.Постганглионарные приобретенные причины включают травмы, болезненные головные боли кластерной мигрени (синдром Редера), гигантоклеточный артериит и операции на шее / щитовидной железе. 2 Подробный анамнез и диагностическая визуализация могут помочь дифференцировать некоторые причины приобретенного синдрома Хорнера.
| Щелкните изображение, чтобы увеличить. |
Поиск свидетельств «задержки расширения» при подозрении на синдром Хорнера может быть полезным, поскольку зрачок Хорнера будет задерживаться в расширении в темной комнате.Анизокория станет наиболее очевидной через четыре-пять секунд после выключения света, затем аномальный зрачок начнет медленно расширяться в течение следующих 10-15 секунд, делая анизокорию менее очевидной, чем дольше пациент остается в темной комнате. 13,14 Эта задержка расширения является классическим диагностическим признаком синдрома Хорнера и возникает вторично по отношению к пассивному расширению из-за расслабления сфинктера радужки в зрачке Хорнера, в отличие от быстрого активного расширения зрачка с сохранной симпатической функцией и работающим расширителем мышца. 14 Фармакологическое исследование поможет подтвердить диагноз и в дальнейшем поможет локализовать поражение, чтобы сузить различия.
Кокаин для местного применения от 4% до 10% первоначально использовался для подтверждения диагноза синдрома Хорнера, поскольку он блокирует обратный захват норадреналина нервными окончаниями. Избыток норадреналина вызовет расширение нормального зрачка, но зрачок Хорнера не сможет расшириться из-за отсутствия норадреналина на рецепторном участке. 2-4,15 Однако кокаин трудно достать из-за того, что он включен в расписание, и имеет потенциально неблагоприятные побочные эффекты для центральной нервной системы.В недавней литературе обсуждается более благоприятный подход к подтверждению синдрома Хорнера с помощью иопидина (апраклонидин, алкон). 15,16 Иопидин является легкодоступным агонистом альфа-адренергических рецепторов, обычно используемым из-за его свойств кратковременного снижения ВГД. Введение одной капли 0,5% или 1% йопидина приводит к расширению зрачка Хорнера и обращению анизокории, при этом миотический зрачок становится больше, чем нормальный зрачок. 15,16 Иопидин практически не влияет на нормальный зрачок. 15,16 Клинически для подтверждения наличия болезни Горнера требуется расширение на 1 мм или более. 16 Клиницисты должны измерить размер зрачка примерно через 30–45 минут после капельной инстилляции.
| |
| Рис. 3. Выше у пациента анизокория с подозрением на левый тонический зрачок. Ниже постфармакологическое тестирование с 0,125% пилокарпином показывает сокращение OS, демонстрируя сверхчувствительность к денервации. Фотографии: Марк Суонсон, OD. |
После подтверждения диагноза синдрома Хорнера следующим клиническим шагом является дифференциация локализации поражения. Через 24–48 часов после тестирования с иопидином или кокаином для местного применения практикующие врачи могут использовать фармакологическое тестирование с двумя каплями 1% Paredrine (гидроксиамфетамин, Akorn) для выявления постганглионарных (от верхнего шейного ганглия до зрачка) поражений из центральных или преганглионарных поражений. Паредрин расширяет нейронное поражение первого или второго порядка, а также нормальные зрачки, высвобождая накопленный норэпинефрин из терминалей постганглионарного аксона в нервно-мышечное соединение на расширителе радужки. 15 Не существует фармакологического теста, позволяющего дифференцировать поражение нейронов первого и второго порядка. При синдроме Хорнера, вторичном по отношению к постганглионарному поражению, эти волокна повреждаются, и паредрин не может расширить зрачок, в результате чего степень анизокории остается прежней.
Поскольку Паредрин также трудно получить, часто доступен 1% фенилэфрин, который при необходимости может быть разбавлен из 2,5% раствора и должен расширять постганглионарный синдром Хорнера из-за сверхчувствительности денервации, но не из-за центральных или преганглионарных причин. . 17 Сверхчувствительность к денервации требует времени, чтобы развиться, поэтому в острых случаях это может не соответствовать действительности. Хотя клиницистам рекомендуется подождать от 24 до 48 часов между фармакологическими тестами, могут быть ситуации, в которых статическая визуализация будет иметь приоритет перед попыткой локализации поражения. Анамнез пациента — независимо от того, является ли болезнь Хорнера изолированной или есть связанные с этим симптомы, такие как диплопия, паралич черепных нервов, онемение, головная боль или боль, — может помочь в выборе подхода к лечению.Оперативная визуализация будет показана в ситуациях, указывающих на опасную для жизни этиологию болезни Хорнера.
• Другие проблемы окуло-симпатической иннервации. Симпатические спазмы редки и могут поражать весь зрачок (прерывистый мидриаз) или любой сегмент зрачка (зрачок в форме головастика или замочной скважины). Многие из этих случаев носят доброкачественный характер и чаще всего возникают у молодых женщин. 18 Позже было обнаружено несколько зарегистрированных случаев развития ипсилатерального синдрома Хорнера, и первоначальный спазм объясняется возбуждением «больных нейронов». 18 Таким образом, в этих случаях врачи должны проверить наличие болезни Хорнера. 18
• ученики Аргайл-Робертсон. Двусторонние маленькие и неправильные зрачки с чувствительностью в ближней зоне заметно лучше, чем реакция на свет (также известная как «диссоциация ближнего света»), известны как зрачки Аргайл-Робертсона. 4 Хотя миоз двусторонний, он часто асимметричен, и эти зрачки, как правило, очень трудно расширить, что может помочь подтвердить диагноз. 15 Из-за связи с хроническим сифилисом, системные лабораторные исследования, включая FTA-Abs и VDRL, должны быть включены в обследование этих пациентов.
Проблемы с большим зрачком
Если анизокория больше при ярком освещении, клиницисты должны сосредоточиться на большом зрачке и исследовать парасимпатическую денервацию. Общие причины включают:
• Фармакологическое расширение. Многие фармакологические агенты могут вызывать расширение зрачков, и необходим тщательный сбор анамнеза, чтобы исключить эти причины.Антихолинергические средства, которые могут вызвать расширение, включают такие вещества, как скополамин, содержащийся в пятнах укачивания, или перметрин, содержащийся в инсектицидах. Контакт с различными видами растений, такими как труба ангела, трава джимсон и красавка, также может привести к расширению зрачков. 19 Многие безрецептурные продукты, содержащие фенилэфрин, в том числе антигистаминные препараты, капли для снятия покраснения и кремы от зуда, также могут быть частыми виновниками, приводящими к фармакологическому расширению. Фармакологически расширенные зрачки не сужаются при применении 1% пилокарпина.
• Тонизирующие зрачки. При поражении цилиарного ганглия или коротких задних цилиарных нервов в орбите образуется тонический зрачок, характеризующийся такими симптомами, как сегментарный паралич радужной оболочки, диссоциация ближнего света, тоничность к свету и реакции аккомодации и гиперчувствительность денервации к разбавленным холинергическим агентам, таким как пилокарпин. 1,4,20 Причины тонуса зрачка могут включать травму орбиты, вирусные заболевания, диабет и сифилис. 1,4 У пожилых пациентов клиницисты должны определить скорость оседания эритроцитов (СОЭ), чтобы исключить гигантоклеточный артериит.Когда тонизирующий зрачок является идиопатическим, что чаще всего случается у женщин в возрасте от 20 до 40 лет, используется термин тонический зрачок Ади. 1,4 Тестирование глубоких сухожильных рефлексов коленного и голеностопного суставов часто помогает диагностировать синдром Ади, при котором эти рефлексы заметно ослаблены или отсутствуют. 1,20
Из-за гиперчувствительности сфинктера радужки к денервации тонические зрачки сужаются при слабой концентрации пилокарпина 0,125%, тогда как эта концентрация неэффективна для нормальных зрачков ( Рисунок 3 ). 1,4,15 Имеющийся в продаже пилокарпин можно развести в офисе, используя семь капель физиологического раствора на одну каплю 1% пилокарпина или 15 капель физиологического раствора на одну каплю 2% пилокарпина. Клиницисты могут смешивать агенты в контейнере для контактных линз, используя шприц, чтобы обеспечить одинаковый размер капель солевого раствора и пилокарпина при смешивании.
| |
| Рис. 4. Сегментарный паралич радужной оболочки, отмеченный в тонических зрачках, лучше всего наблюдается при увеличении щелевой лампы. Фото: Марк Суонсон, OD. |
Часто тонические зрачки диагностируются за щелевой лампой. Клиницисты могут использовать биомикроскоп для поиска параличей сегментарного зрачкового сфинктера или сегментарного сужения, обнаруженного в тонических зрачках, чтобы помочь в диагностике ( Рисунок 4 ). Включение и выключение реостата, когда световой луч направлен на край зрачка, может быть полезным для поиска этих характерных результатов.
Не существует окончательного лечения пациентов с тоническими зрачками.Мягкие миотики, такие как бримонидин, пилокарпин в низких дозах или специальные контактные линзы, моделирующие радужную оболочку, могут быть полезны пациентам с симптомами ослепления, вызванного мидриазом. 1,4 Тонический зрачок обычно односторонний, но может становиться двусторонним примерно в 4% в год. 1 Кроме того, количество анизокории имеет тенденцию постепенно уменьшаться, поскольку более крупный тонический зрачок со временем становится более миотическим. 1,4
• Паралич III черепного нерва. Типичным проявлением изолированного паралича CN III является птоз вместе с экзотропией и гипотропией, заставляющие глаз находиться в положении «вниз и наружу» ( Рисунок 5 ). Поскольку зрачковые волокна расположены близко к поверхности CN III, они более восприимчивы к сжатию из-за образования или аневризмы и с большей вероятностью могут привести к параличу CN III с вовлечением зрачка. 4
| |
| Рис. 5. Зрачок с поражением CN III паралича левого глаза. Фото: Марк Суонсон, OD. |
Во всех случаях поражения зрачков показана немедленная нейрохирургическая консультация с нейровизуализацией и ангиографией. Убедитесь, что это происходит, немедленно отправив пациента в отделение неотложной помощи и заранее уведомив больницу о поступающем пациенте с потенциальной угрозой для жизни.
Аневризма задней соединительной артерии проявляется параличом CN III в 30–60% случаев. 23 Кроме того, при параличах CN III с вовлечением зрачка также должны быть исключены другие причины, такие как опухоли и травмы. 23 Хотя параличи CN III с сохранением зрачка имеют тенденцию быть ишемическими по своей природе, это правило не является абсолютным, поскольку со временем сохранение зрачков может привести к поражению зрачков. 21 До 14% параличей CN III из-за аневризмы могут не проявлять вовлечение зрачка на ранних стадиях. 23 Тщательное и внимательное наблюдение показано всем пациентам с сохраненным зрачком, особенно если нет основного системного диабета или гипертонии.
У этих пациентов обычно не снижается острота зрения, и зрачок сужается при применении 1% пилокарпина. Клиницисты всегда должны проконсультироваться с неврологом, даже если они подозревают паралич CN III, не вызванный аневризмой.
Тщательное наблюдение за учениками может дать важную информацию о вегетативной нервной системе, а дальнейшая оценка с помощью фармакологического тестирования может помочь подтвердить симпатический или парасимпатический дефицит. Эти клинические наблюдения и тесты могут гарантировать, что OD предоставляют пациентам и другим практикующим врачам информацию, необходимую для соответствующего лечения, даже тем, кто может даже не знать, что у них есть неврологическое заболевание.
Доктор Пейт — доцент Школы оптометрии UAB в Бирмингеме, Алабама.
Richmond Eye Associates, P.C. | Клиническое содержание
Эта страница предназначена для клинического технического персонала и студентов и обсуждает относительный афферентный дефект зрачка с интерактивными демонстрациями.
Клиническое обследование: относительный дефект афферентного зрачка
Относительный афферентный дефект зрачка (RAPD), или зрачок Маркуса-Ганна, является чрезвычайно важным и очень объективным клиническим открытием при исследовании зрительной системы.Даже у бессознательного пациента можно определить RAPD. Есть много различных состояний, которые приводят к этому открытию, от тяжелой глаукомы до опухоли зрительного нерва. Также важно то, что существует множество состояний, которые приводят к глубокой потере зрения (например, к полному кровоизлиянию в стекловидное тело), которые не приводят к RAPD.
На этой странице будет описан сам экзамен по зрачкам, и с помощью интерактивной графики будут показаны различные примеры RAPD и даже обратный RAPD.Наконец, представлен список возможных причин RAPD, а также состояний, которые не вызывают RAPD.
Оценку учеников лучше проводить в плохо освещенной комнате. Это дает возможность некоторого расширения зрачка, а также позволяет наблюдать за согласованной реакцией зрачка. Лучше всего сначала проверить индивидуальную реакцию каждого ученика. В некоторых случаях один ученик может не реагировать из-за множества условий. В случаях, когда ни один из зрачков не реагирует на свет, дальнейшее тестирование не может быть выполнено, за исключением проверки реакции зрачка на аккомодацию (фокусировка вблизи).
«Тест с качающимся фонариком», вероятно, лучший тест для определения RAPD. В этом тесте используется сильный устойчивый свет. Свет попадает в один глаз, а затем быстро переключается на другой. Это повторяется взад и вперед, пока не будет сделан один из четырех выводов (перечисленных ниже). Поскольку свет в одном зрачке вызывает сужение обоих зрачков, быстрое переключение с одного глаза на другой даст «относительную» индикацию функционирования каждого глаза и зрительного нерва. Если оба глаза одинаково дисфункциональны, никакого «относительного» дефекта не будет обнаружено.Результаты теста включают:
- Отсутствие относительного афферентного дефекта зрачка: оба зрачка сужаются одинаково без признаков повторного расширения зрачка с помощью «теста с качающимся фонариком», за исключением, возможно, «гиппуса». Гиппус относится к неритмичным колебаниям размера зрачков при постоянном освещении.
- Легкий относительный афферентный дефект зрачка: пораженный зрачок показывает слабое начальное сужение, за которым следует расширение до большего размера.
- Умеренный относительный афферентный дефект зрачка: пораженный зрачок показывает стабильный или неизменный уровень сужения с последующим расширением до большего размера.
- Тяжелый относительный афферентный дефект зрачка: пораженный зрачок немедленно расширяется до большего размера.
Нажмите для интерактивного моделирования относительного афферентного дефекта зрачка (откроется в отдельном окне)
Общие вопросы для обсуждения относительного афферентного дефекта зрачка
- RAPD обычно возникает при значительном поражении зрительного нерва или сетчатки и , когда существует различие в процессе заболевания между двумя глазами.Если у каждого глаза есть тяжелое, но одинаковое заболевание, RAPD не будет. Таким образом, «двустороннего» RAPD не существует.
- Тяжелое заболевание одного глаза, ведущее к РАПД, не приводит к анизокории. Зрачок больного глаза будет иметь такой же размер, как и другой глаз из-за согласованной световой реакции (если только радужная оболочка не больна или не реагирует).
- Из-за согласованной световой реакции требуется только один функционирующий зрачок для определения наличия RAPD.
- Острота зрения не обязательно коррелирует с RAPD.Некоторые состояния приводят к значительному снижению остроты зрения при РАПД, в то время как другие сохраняют центральное зрение. Часто обширная потеря периферического зрения коррелирует с RAPD.
К состояниям, приводящим к относительному афферентному дефекту зрачка, относятся:
Заболевания зрительного нерва:
- Односторонние оптические невропатии — частые причины РАПН. Если состояние двусторонне симметрично, RAPD не будет.
- Неврит зрительного нерва — Даже очень легкий неврит зрительного нерва с минимальной потерей зрения может привести к очень сильному RAPD.
- Ишемическая оптическая невропатия — к ним относятся артериальные (гигантоклеточный артериит) и неартериальные причины. Обычно наблюдается потеря зрения или горизонтальный разрез поля зрения.
- Глаукома — Хотя глаукома обычно является двусторонним заболеванием, если один зрительный нерв имеет особенно серьезное повреждение, можно увидеть RAPD.
- Травматическая оптическая нейропатия — включает прямую травму глаза, травму орбиты и даже более отдаленные травмы головы, которые могут повредить зрительный нерв, когда он проходит через зрительный канал в свод черепа.
- Опухоль зрительного нерва — это редкая причина, включающая первичные опухоли зрительного нерва (глиома, менингиома) или опухоли, сдавливающие зрительный нерв (менингиома клиновидного крыла, поражения гипофиза и т. Д.).
- Болезнь орбиты — это может включать компрессионное повреждение зрительного нерва в результате орбитопатии, связанной с щитовидной железой (сжатие увеличенными экстраокулярными мышцами орбиты), опухоли орбиты или сосудистые мальформации.
- Радиационное поражение зрительного нерва
- Различные оптические нейропатии, такие как оптическая нейропатия Лебера (обычно двусторонняя) и другие наследственные оптические нейропатии.
- Инфекции или воспаления зрительного нерва — криптококк может вызвать тяжелую инфекцию зрительного нерва у людей с ослабленным иммунитетом. Саркоидоз может вызвать воспаление зрительного нерва. Болезнь Лайма может поражать зрительный нерв.
- Состояние атрофии зрительного нерва после отека диска диска зрительного нерва — Обычно двусторонний.
- Хирургическое повреждение зрительного нерва — может включать повреждение после ретробульбарной анестезии; повреждение после орбитального кровоизлияния, связанного с глазной, орбитальной, синусовой или пластической хирургией; повреждение после нейрохирургических процедур, таких как резекция опухоли гипофиза; и повреждение, связанное с перемещением орбитальной пластинки после операции по исправлению перелома с разрывом.
Причины относительного афферентного дефекта зрачка на сетчатке
- Опять же, при симметрично двустороннем заболевании сетчатки RAPD не обнаруживается. Обычно заболевание сетчатки должно быть достаточно тяжелым, чтобы RAPD был клинически очевиден.
- Ишемическая болезнь сетчатки — Причины включают ишемическую окклюзию центральной вены сетчатки, окклюзию центральной артерии сетчатки, тяжелую ишемическую окклюзию ветвей сетчатки или артерии, тяжелую ишемическую диабетическую или серповидно-клеточную ретинопатию.
- Ишемическая глазная болезнь (глазной ишемический синдром) — обычно возникает из-за непроходимости глазной или сонной артерии с одной стороны.
- Отслоение сетчатки — RAPD часто можно увидеть, если отслоено желтое пятно или как минимум два квадранта сетчатки.
- Тяжелая дегенерация желтого пятна — если односторонняя и тяжелая, можно увидеть RAPD. Обычно острота зрения составляет менее 20/400.
- Внутриглазная опухоль — Опухоли сетчатки и хориоидеи, включая меланому, ретинобластому и метастатические поражения, в тяжелых случаях могут привести к РАПД.
- Инфекция сетчатки — цитомегаловирус, простой герпес и другие причины ретинита могут привести к RAPD, если имеется обширное заболевание.
Другие причины относительного афферентного дефекта зрачка
- Амблиопия в тяжелой форме может привести к относительному афферентному дефекту зрачка. Обычно острота зрения составляет 20/400 или хуже.
- Заболевание сосудов головного мозга — обычно это заболевание зрительного нерва, которое приводит к RAPD, а не расстройство зрительного тракта или зрительной коры головного мозга. Однако, как правило, на перекресте зрительных нервов процент пересеченных нервных волокон выше, чем неперекрещенных. Таким образом, у пациента с гомонимной гемианопсией из-за расстройства зрительного тракта в глазу с височным дефектом поля зрения можно было увидеть RAPD.Носовая сетчатка обслуживает временное поле зрения, и это волокна, которые пересекаются в перекрестье.
- Конечно, существуют и другие причины относительного афферентного дефекта зрачка, которые я здесь опустил.
Состояния, которые НЕ вызывают относительного афферентного дефекта зрачка, включают:
- Ошибка рефракции (даже экстремальная)
- Непрозрачность носителя (достаточно яркий свет укажет НЕТ RAPD)
- Катаракта (даже полностью непрозрачная)
- Рубец роговицы
- Гифема
- Кровоизлияние в стекловидное тело
- Предыдущая операция на глазу (если не было осложнений, перенесенного заболевания или новой проблемы)
- Косоглазие
- Условия с Эфферент Зрачковый дефект
- Паралич третьего черепного нерва
- Ученик Ади
- Синдром Хорнера
- Легкие проблемы с сетчаткой, в том числе:
- Диабетическая ретинопатия легкой степени тяжести
- Центральная серозная хориоидопатия
- Неишемические окклюзии вен
- Легкая дегенерация желтого пятна
- Условия, которые обычно являются двусторонне симметричными, не показывают RAPD:
- Двусторонний пигментный ретинит
- Двусторонние пищевые или метаболические оптические невропатии
- Инфаркт мозга обычно не вызывает RAPD
Оценка зрачков при заболеваниях зрительного нерва
Thompson HS, Corbett JJ.Асимметрия зрачкомоторного входа. Eye 1991; 5 : 36–39.
PubMed Google Scholar
Hirschberg J. Ретробульбарный неврит. Zentralbl Prakt Augenheilkd 1884; 8 : 185–186.
Google Scholar
Gunn RM. Функциональная или истерическая амблиопия. Ophthalmol Rev 1902; 21 : 271–280.
Google Scholar
Кестенбаум А. Клинические методы нейроофтальмологического исследования , 1-е изд. Grune & Stratton: New York, 1946, стр. 281–291.
Google Scholar
Cox TA. Зрачковый побег. Неврология 1992; 42 : 1271–1273.
CAS PubMed Google Scholar
Эниеди Л.Б., Дев С, Кокс Т.А.Сравнение теста Маркуса Ганна и теста с переменным светом для выявления афферентных дефектов зрачка. Офтальмология 1998; 105 : 871–873.
CAS PubMed Google Scholar
Леватин П. Зрачковый побег при заболевании сетчатки или зрительного нерва. Arch Ophthalmol 1959; 62 : 768–779.
CAS PubMed Google Scholar
Томпсон Х.С.Афферентные дефекты зрачка: находки зрачка, связанные с дефектами афферентной конечности зрачковой рефлекторной дуги. Am J Ophthalmol 1966; 62 : 860–873.
CAS PubMed Google Scholar
Томпсон Х.С. Зрачковые признаки в диагностике заболеваний зрительного нерва. Trans Ophthalmol Soc UK 1976; 96 : 377–381.
CAS PubMed Google Scholar
Дигре КБ.Принципы и методики обследования зрачков, аккомодации и слезной системы. В: Миллер, Ньюман (ред.). Клиническая нейроофтальмология Уолша и Хойта, 5-е изд. 1998 p 941.
Thompson HS, Corbett JJ, Cox TA. Как измерить относительный афферентный дефект зрачка. Surv Ophthalmol 1981; 26 : 39–42.
CAS PubMed Google Scholar
Арнольд РВ. Количественная оценка афферентного папиллярного дефекта с помощью двойного поляризованного фильтра. Arch Ophthalmol 1990; 108 : 1666–1667.
CAS PubMed Google Scholar
Розенберг М.Л., Олива А. Использование перекрестно поляризованных фильтров при измерении относительного афферентного дефекта зрачка. Am J Ophthalmol 1990; 110 : 62–65.
CAS PubMed Google Scholar
Ramsay A, Williamson TH, Parks S, Keating D.Скрещенные поляризационные фильтры для измерения относительных афферентных дефектов зрачка: воспроизводимость, корреляция с фильтрами нейтральной плотности и использование при окклюзии центральной вены сетчатки. Eye 1995; 9 : 624–628.
PubMed Google Scholar
Маккормик А., Бхола Р., Браун Л., Белка Д., Джайлз Дж., Пеппер И. Количественная оценка относительных афферентных папиллярных дефектов с помощью планки Sbisa. Br J Ophthalmol 2002; 86 : 985–987.
CAS PubMed PubMed Central Google Scholar
Thompson HS, Jiang MQ. Письмо редактору. Офтальмология 1987; 94 : 1360–1362.
CAS PubMed Google Scholar
Кавасаки А, Мур П., Кардон Р. Долговременные колебания относительного афферентного дефекта зрачка у субъектов с нормальной зрительной функцией. Am J Ophthalmol 1996; 122 : 875–882.
CAS PubMed Google Scholar
Лам Б.Л., Томпсон Х.С. Анизокория вызывает небольшой относительный дефект афферентного зрачка в глазу с меньшим зрачком. J Neuro-ophthalmol 1999; 19 : 153–159.
CAS Google Scholar
Лам Б.Л., Томпсон Х.С. Односторонняя катаракта вызывает относительный дефект афферентного зрачка в противоположном глазу. Офтальмология 1990; 97 : 334–338.
CAS PubMed Google Scholar
Штерн HJ. Простой метод ранней диагностики аномалий зрачковой реакции. Br J Ophthalmol 1944; 28 : 275–276.
CAS PubMed PubMed Central Google Scholar
Миллер С.Д., Томпсон Х.С. Время цикла зрачка краевого света. Br J Ophthalmol 1978; 62 : 495–500.
CAS PubMed PubMed Central Google Scholar
Миллер С.Д., Томпсон Х.С. Продолжительность зрачкового цикла при неврите зрительного нерва. Am J Ophthalmol 1978; 85 : 635–642.
CAS PubMed Google Scholar
Гамильтон В., Драйри РД. Время цикла зрачка на краю света и заболевание зрительного нерва. Ann Ophthalmol 1983; 15 : 714–721.
CAS PubMed Google Scholar
Киркхэм TH, Coupland SG. Множественный регрессионный анализ диагностических предикторов заболевания зрительного нерва. Can J Neurol Sci 1981; 8 : 67–72.
CAS PubMed Google Scholar
Усадьба RS, Яссур Y, Бен-Сира I. Время цикла зрачка при невропатии зрительного нерва без компрессии. Ann Ophthalmol 1982; 14 : 546–550.
CAS PubMed Google Scholar
Вайнштейн Дж. М., Ван Гилдер Дж. К., Томпсон Х.С. Время цикла зрачка при компрессии зрительного нерва. Am J Ophthalmol 1980; 89 : 263–267.
CAS PubMed Google Scholar
Усадьба RS, Яссур Y, Бен-Сира I. Время цикла зрачка при объемных поражениях передних зрительных путей. Ann Ophthalmol 1982; 14 : 1030–1031.
CAS PubMed Google Scholar
Howarth PA, Heron G, Whittaker L. Измерение времени цикла зрачка. Graefe’s Arch Clin Exp Ophthalmol 2000; 238 : 826–832.
CAS Google Scholar
Тердиман Дж., Смит Дж. Д., Старк Л. Реакция зрачка на световую и электрическую стимуляцию: статические и динамические характеристики. Brain Res 1969; 16 : 288–292.
CAS PubMed Google Scholar
Smith JD, Masek GA, Ichinose LY, Watanabe T, Stark L. Активность отдельных нейронов в зрачковой системе. Brain Res 1970; 24 : 219–234.
CAS PubMed Google Scholar
Барлоу РБ, Сноддерли DM, Swadlow HA. Кодирование интенсивности в зрительной системе приматов. Exp Brain Res 1978; 31 : 163–177.
CAS PubMed Google Scholar
Cox TA, Thompson HS, Hayreh SS, Snyder JE. Зрительный вызванный потенциал и зрачковые признаки: сравнение при заболеваниях зрительного нерва. Arch Ophthalmol 1982; 100 : 1603–1607.
CAS Google Scholar
Lowenstein O, Loewenfeld IE.Электронная пупиллография: новый инструмент и некоторые клинические приложения. Arch Ophthalmol 1958; 59 : 352–363.
CAS Google Scholar
Fison PN, Garlick DJ, Smith SE. Оценка односторонних афферентных дефектов зрачка с помощью пупиллографии. Br J Ophthalmol 1979; 63 : 195–199.
CAS PubMed PubMed Central Google Scholar
Хармс Х.Grundlagen, Methodik und Bedeutung der Pupillenperimetrie fur die Physiologie und Pathologie des Sehorgans. Graefe’s Arch Clin Exp Ophthalmol 1949; 149 : 1–44.
Google Scholar
Берк Д.В., Огл К.Н. Сравнение зрительного и зрачкового светового порога на периферии. Arch Ophthalmol 1964; 71 : 400–408.
CAS PubMed Google Scholar
Брески Р., Чарльз С.Пупилломоторная периметрия. Am J Ophthalmol 1969; 66 : 108–112.
Google Scholar
Narasaki S, Kawai K, Kubota S, Noguchi J. Видеопупиллографическая периметрия и ее клиническое применение. Jpn J Ophthalmol 1974; 18 : 253–274.
Google Scholar
Аояма Т. Пупиллографическая периметрия. Acta Soc Ophthalmol Japan 1975; 79 : 1247–1256.
CAS Google Scholar
Cibis GW, Campos EC, Aulhorn E. Зрачковая гемиакинезия при надрогенных поражениях. Arch Ophthalmol 1975; 93 : 1322–1327.
CAS PubMed Google Scholar
Хеллнер К.А., Йенсен В., Мюллер-Йенсен А. Пупиллография с видеообработкой как метод объективной периметрии при зрачковой гемиакинезии. Doc Ophthalmol 1977; 14 : 221–226.
Google Scholar
Фанкхаузер Ф., Фламмер Дж. Puptrak 1.0: новая полуавтоматическая система для пупиллометрии с периметром Octopus. Doc Ophthalmol 1990; 73 : 235–248.
Google Scholar
Alexandridis E, Krastel H. Новое оборудование для пупиллографической периметрии. Нейроофтальмология 1990; 10 : 331–336.
Google Scholar
Kardon RH, Aydin-Kirkali P, Thompson HS. Автоматизированная периметрия зрачка: картирование поля зрачка у пациентов и здоровых людей. Офтальмология 1991; 98 : 485–496.
CAS PubMed Google Scholar
Йошитоми Т., Мацуи Т., Танакадате А., Исикава С. Сравнение пороговой зрительной периметрии и объективной периметрии зрачка у клинических пациентов. J Neuro-ophthalmol 1999; 19 : 89–99.
CAS Google Scholar
Wilhelm H, Neitzel J, Wilhelm B, Beuel S, Ludtke H, Kretschmann U et al. Периметрия зрачка с использованием техники стимуляции М-последовательности. Invest Ophthalmol Vis Sci 2000; 41 : 1229–1238.
CAS PubMed Google Scholar
Бергамин О., Турчи С., Шотцау А., Хендриксон Ф., Фламмер Дж., Зулауф М. и др.Периметрия зрачка с помощью Octopus 1–2–3: первый опыт. В: Р. П. Миллс и М. Уолл (ред.). Труды XI собрания Международного периметрического общества . Публикации Kugler: Амстердам / Нью-Йорк, 1995.
Google Scholar
Schweitzer NMJ. Пороговые измерения светового рефлекса зрачка в адаптированном к темноте глазу. Doc Ophthalmol 1956; 10 : 1–78.
CAS PubMed Google Scholar
Эллис CJK.Зрачковый световой рефлекс у нормальных людей. Br J Ophthalmol 1981; 65 : 754–759.
CAS PubMed PubMed Central Google Scholar
Кавасаки А, Мур П., Кардон Р. Вариабельность относительного афферентного зрачкового дефекта. Am J Ophthalmol 1995; 120 : 622–633.
CAS PubMed Google Scholar
Шмид Р., Вильгельм Б., Вильгельм Х.Пупилломоторная кампиметрия в норме. Нейроофтальмология 1999; 23 : 7–13.
Google Scholar
Hong S, Narkiewicz J, Kardon RH. Сравнение периметрии зрачка и зрительной периметрии нормальных глаз: чувствительность и вариабельность децибел. Invest Ophthalmol Vis Sci 2001; 42 : 957–965.
CAS PubMed Google Scholar
Баллок JD.Относительный афферентный дефект зрачка «лучшего» глаза. J Neuro-ophthalmol 1990; 10 : 45–51.
CAS Google Scholar
Thompson HS, Montague P, Cox TA, Corbett JJ. Связь между остротой зрения, дефектом зрачка и потерей поля зрения. Am J Ophthalmol 1982; 93 : 681–688.
CAS PubMed Google Scholar
Браун Р.Х., Зилис Дж.Д., Линч М.Г., Санборн Г.Е.Афферентный зрачковый дефект при асимметричной глаукоме. Arch Ophthalmol 1987; 105 : 1540.
CAS PubMed Google Scholar
Johnson LN, Hill RA, Bartholomew MJ. Корреляция афферентного зрачкового дефекта с потерей поля зрения по автоматизированной периметрии. Офтальмология 1988; 95 : 1649–1655.
CAS PubMed Google Scholar
Kardon RH, Haupert CL, Thompson HS.Связь между статической периметрией и относительным афферентным дефектом зрачка. Am J Ophthalmol 1993; 115 : 351–356.
CAS PubMed Google Scholar
Lagreze W-DA, Kardon RH. Корреляция относительного афферентного папиллярного дефекта и оценочной потери ганглиозных клеток сетчатки. Graefe’s Arch Clin Exp Ophthalmol 1998; 236 : 401–404.
CAS Google Scholar
Stone J, Fukuda Y.Свойства ганглиозных клеток сетчатки кошки: сравнение W-клеток с X- и Y-клетками. J Neurophysiol 1974; 37 : 722–748.
CAS PubMed Google Scholar
Левенталь АГ, Родик Р.В., Дреер Б. Классы ганглиозных клеток сетчатки у обезьян старого мира: морфология и центральные проекции. Science 1981; 213 : 1139–1142.
CAS PubMed Google Scholar
Nakanishi M, Mashima Y, Hiida Y, Suzuki S, Oguchi Y.Два случая наследственной оптической невропатии Лебера с диагнозом психогенная потеря зрения. Ганка (офтальмология) 1994; 36 : 811–814.
Google Scholar
Никоскелайнен Е.К., Хуопенен К., Ювонен В., Ламминен Т., Нуммелин К., Савонтаус М.Л. Офтальмологические находки при наследственной оптической нейропатии Лебера с особым упором на мутации мтДНК. Офтальмология 1996; 103 : 504–514.
CAS PubMed Google Scholar
Бюнке Х, Бюнке Г, Розенберг Т.Является ли наследственная оптическая нейропатия Лебера заболеванием сетчатки? Отчет о случае. Нейроофтальмология 1996; 16 : 115–123.
Google Scholar
Вакакура М., Ёкоэ Дж. Доказательства сохранения световой реакции прямого зрачка при наследственной оптической нейропатии Лебера. Br J Ophthalmol 1995; 79 : 442–446.
CAS PubMed PubMed Central Google Scholar
Якобсон Д.М., Стоун Е.М., Миллер Н.Р., Поллок С.К., Флетчер В.А., МакНуссен П.Дж.Относительные дефекты афферентного зрачка у пациентов с наследственной оптической нейропатией Лебера и односторонней потерей зрения. Am J Ophthalmol 1998; 126 : 291–295.
Google Scholar
Ludtke H, Kriegbaum C, Leo-Kottler B, Wilhelm H. Зрачковые световые рефлексы у пациентов с наследственной оптической нейропатией Лебера. Graefe’s Arch Clin Exp Ophthalmol 1999; 237 : 207–211.
CAS Google Scholar
Бремнер Ф.Д., Шалло-Хоффманн Дж., Риордан-Ева П., Смит С.Е.Сравнение функции зрачка и зрительной функции у пациентов с наследственной оптической нейропатией Лебера. Invest Ophthalmol Vis Sci 1999; 40 : 2528–2534.
CAS PubMed Google Scholar
Bremner FD, Tomlin EA, Shallo-Hoffmann J, Votruba M, Smith SE. Зрачок при доминантной атрофии зрительного нерва. Invest Ophthalmol Vis Sci 2001; 42 : 675–678.
CAS PubMed Google Scholar
Bremner FD, Tomlin EA, Shallo-Hoffmann J, Smith SE.Плохое восстановление светового рефлекса зрачка после острого неврита зрительного нерва. Нейроофтальмология 2001; 25 : 56.
Google Scholar
Bremner FD, Tomlin EA, Shallo-Hoffmann J, Smith SE. Зрачок при заболевании зрительного нерва. В: Шарп Дж. А. (ред.). «Нейроофтальмология в начале нового тысячелетия» . Медицинские публикации Medimond: Энглвуд, Нью-Джерси, США, 2000 г., стр. 23–27.
Google Scholar
Халлидей AM, Макдональд Висконсин, Мушин Дж.Задержка зрительных вызванных реакций при неврите зрительного нерва. Lancet 1972; 1 : 982–985.
CAS PubMed Google Scholar
Cox TA, Thompson HS, Hayreh SS, Snyder JE. Зрительный вызванный потенциал и зрачковые признаки: сравнение при заболеваниях зрительного нерва. Arch Ophthalmol 1982; 100 : 1603–1607.
CAS Google Scholar
Эллис CJK.Афферентный зрачковый дефект при остром неврите зрительного нерва. J Neurol Neurosurg Psychiatry 1979; 42 : 1008–1017.
CAS PubMed PubMed Central Google Scholar
Bovino JA, Burton TC. Измерение относительного афферентного зрачкового дефекта при отслойке сетчатки. Am J Ophthalmol 1980; 90 : 19–21.
CAS PubMed Google Scholar
Folk JC, Thompson HS, Farmer SG, O’Gorman TW, Dreyer RF.Относительный афферентный дефект зрачка в глазах с отслойкой сетчатки. офтальмологический хирург 1987; 18 : 757–759.
CAS PubMed Google Scholar
Curcio CA, Allen KA. Топография ганглиозных клеток сетчатки глаза человека. J Comp Neurol 1990; 300 : 5–25.
CAS PubMed Google Scholar
Quigley HA, Miller NR, Green WR.Картина потери волокон зрительного нерва при передней ишемической нейропатии зрительного нерва. Am J Ophthalmol 1985; 100 : 769–776.
CAS PubMed Google Scholar
Levin PS, Newman SA, Quigley HA, Miller NR. Клинико-патологическое исследование оптических невропатий, связанных с внутричерепными массовыми поражениями, с количественной оценкой оставшихся аксонов. Am J Ophthalmol 1983; 95 : 295–306.
CAS PubMed Google Scholar
Керрисон Дж. Б., Бьюкенен К., Розенберг М. Л., Кларк Р., Андреасон К., Алтаро Д. В. и др.Количественная оценка потери аксонов зрительного нерва, связанной с относительным афферентным дефектом зрачка у обезьяны. Arch Ophthalmol 2001; 119 : 1333–1341.
CAS PubMed Google Scholar
Раджан М.С., Бремнер ФД, Риордан-Ева П. Периметрия зрачка в диагностике функциональной потери поля зрения. J Roy Soc Med 2002; 95 : 498–500.
CAS PubMed Google Scholar
Томпсон Х, Ватцке Р., Вайнштейн Дж.Дисфункция зрачков при болезни желтого пятна. Trans Am Ophthalmol Soc 1980; 78 : 311–317.
CAS PubMed PubMed Central Google Scholar
Ньюсом Д.А., Милтон Р.К., Гасс Дж.Д.М. Афферентный зрачковый дефект при дегенерации желтого пятна. Am J Ophthalmol 1981; 92 : 396–402.
CAS PubMed Google Scholar
Folk JC, Thompson HS, Han D, Brown CK.Нарушения зрительной функции при центральной серозной ретинопатии. Arch Ophthalmol 1984; 102 : 1299–1302.

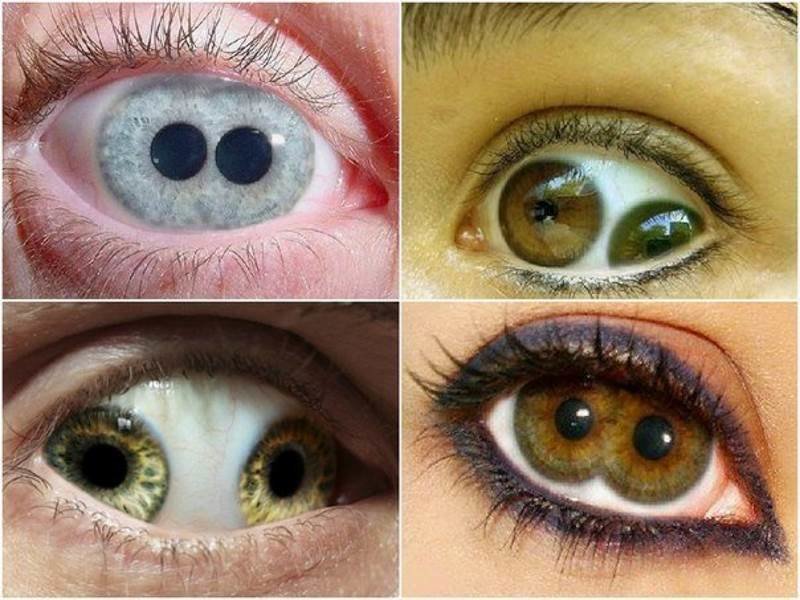 При такой форме заболевание сохраняется свойство зрачка сокращаться.
При такой форме заболевание сохраняется свойство зрачка сокращаться.